U bent via uw huisarts of via het Bevolkingsonderzoek Borstkanker verwezen naar het Borstzorgcentrum van Adrz. Uit onderzoeken is gebleken dat u borstkanker of een voorstadium van borstkanker heeft, waarvoor een chirurgische behandeling nodig is. Maar ook kan het zijn dat door middel van een operatie meer duidelijkheid verkregen wordt over een afwijking in de borst. Er wordt dan een diagnostische operatie uitgevoerd. Deze behandelwijzer is opgesteld om u te informeren over het chirurgische traject.
De behandeling van borstkanker kan bestaan uit één of meerdere operaties, bestraling, chemotherapie, immunotherapie, antihormoontherapie of een combinatie hiervan. De volgorde van behandeling kan per persoon verschillend zijn.
Een chirurgische behandeling van borstkanker kan bestaan uit:
- Borstsparende behandeling
- Schildwachtklierprocedure
- Borstamputatie
- Okselklierdissectie (verwijderen van de okselklieren)
- Reconstructie van de borst
Uw behandelend arts zal in overleg met u bespreken wat de mogelijkheden zijn. Na drie tot tien dagen volgt een shared-decision making gesprek bij de verpleegkundig specialist, waarbij gedeelde besluitvorming voorop staat. In dit gesprek volgt ook meer informatie over de door u gekozen behandeling. Tevens wordt de lastmeter besproken, welke u vindt in uw persoonlijke informatie map (PIM). We vragen u deze voorafgaand aan het gesprek in te vullen. Met de volgende drie vragen kunt u zich alvast voorbereiden op het gesprek.
- Wat zijn mijn mogelijkheden?
- Wat zijn de voordelen en nadelen van die mogelijkheden?
- Wat betekent dat in mijn situatie?
Het kan zijn dat u wordt geopereerd door een andere chirurg dan de arts die met u de behandeling heeft besproken. Dit doen wij om te zorgen dat u zo snel mogelijk wordt geholpen. U kunt natuurlijk altijd kennis maken met degene die u opereert. Mocht u een specifieke voorkeur hebben voor een van de chirurgen, dan proberen wij daar rekening mee te houden bij de planning van uw operatie.
Als er een indicatie bestaat voor een operatie met de plastisch chirurg zal uw behandelend arts u verwijzen en volgt er een afspraak voor het bespreken van de mogelijkheden.
Bij een operatie bestaat altijd de kans op complicaties, zoals wondinfectie of nabloeding. De kans op een nabloeding is het grootst in de eerste 24 uur. Zo nodig wordt u opnieuw geopereerd. In geval van een wondinfectie zal u hiervoor behandeld worden.
Heeft u vragen over de behandelwijzer of over informatie die u via anderen hoort of leest, stel deze dan gerust aan uw behandeld arts of verpleegkundig specialist.
Borstreconstructie
Er zijn verschillende soorten reconstructies. Het verschil zit vooral in een directe en een uitgestelde reconstructie.
Directe reconstructie
Een directe reconstructie vindt plaats tijdens dezelfde operatie waarin de borstamputatie plaatsvindt. Dit geeft meestal een cosmetisch mooier resultaat dan een uitgestelde reconstructie. Bij een directe reconstructie kan er meer huid behouden blijven. Ook blijft de vorm van de borst beter intact. En kan de plastisch chirurg rekening houden met de plaats van het litteken. Bij een directe reconstructie is er iets meer risico op complicaties dan bij een uitgestelde reconstructie. Er is geen verhoogd risico op (de terugkeer van) borstkanker.
Uitgestelde reconstructie
Een uitgestelde reconstructie gebeurt ongeveer een jaar na de borstamputatie. Het operatiegebied moet in ieder geval voldoende hersteld zijn. Als u na een borstamputatie wordt bestraald, is het soms nodig langer te wachten met de reconstructie. In ieder geval totdat de huid en de onderliggende weefsels zijn hersteld van de bestraling. U kunt dit bespreken met uw plastisch chirurg.
De operatie
Bij een borstamputatie met reconstructie opereren een oncologisch chirurg en een plastisch chirurg samen. De oncologisch chirurg neemt het borstweefsel, de tepel en tepelhof weg. De huid van de borst blijft gespaard. Afhankelijk van uw situatie kan soms toch de tepelhof en/of tepel gespaard blijven. De plastisch chirurg zal de borstreconstructie uitvoeren door een prothese of tissue expander (ballon) te plaatsen onder de grote borstspier. Er worden vaak meerdere drains in de wond achtergelaten, waar u ook mee naar huis gaat. De plastisch chirurg bepaalt wanneer de drains eruit mogen en zal de wond controleren.
Onderzoek en behandeling na operatie
Na de operatie onderzoekt een patholoog de weggehaalde borst. De uitslag geeft informatie over het stadium van de borstkanker en bepaalt ook welke andere behandelingen nodig zijn. Het uitslaggesprek zal een tot twee weken na de operatie volgen.
Na het verwijderen van de borst is soms bestraling nodig. Ondanks een reconstructie kan dit normaal worden toegediend, alhoewel dit in sommige gevallen het cosmetisch resultaat nadelig kan beïnvloeden. Ook andere aanvullende behandelingen kunnen nodig zijn afhankelijk van de tumorkenmerken (chemotherapie, antihormoontherapie of immunotherapie). Dit wordt besproken in het multidisciplinaire overleg (MDO).
Herstel na de operatie
U moet er rekening mee houden dat een gereconstrueerde borst niet hetzelfde is als de borst die bij u verwijderd wordt. Met name het gevoel zal anders zijn. De vorm kan anders zijn dan uw eigen borst. Het is mogelijk dat de plastisch chirurg adviseert om ook de gezonde borst te opereren om zoveel mogelijk overeenkomst te krijgen in beide borsten.
De eerste weken na de operatie kan de wond pijn doen en een trekkend gevoel geven. De huid rond de wond kan verkleurd zijn. Soms is het gebied rondom het litteken gezwollen. Deze klachten worden minder naarmate de wond geneest. Het is van belang dat u de eerste zes weken zowel overdag als ’s nachts een stevige (sport) bh draagt ter ondersteuning van de nieuwe vorm van de borst en om zwelling tegen te gaan. Het kan zijn dat de plastisch chirurg adviseert om voor een bepaalde tijd een elastische band om uw borstkas te dragen. In deze weken doet u rustig aan. Zwaar tillen, zwaar huishoudelijk werk en uw armen boven de schouders heffen wordt afgeraden.
Confrontatie met de reconstructie kan een moeilijk moment voor u zijn. Het kan prettig zijn om de eerste keer samen met een verpleegkundige en eventueel uw naaste naar de reconstructie te kijken. De verpleegkundige kan uitleggen wat u ziet.
De plastisch chirurg gaat over het verbinden van de wond. Er worden bijna altijd hechtpleisters aangebracht over de incisie, die u moet laten zitten tot de eerstvolgende controle in het ziekenhuis. Hier overheen kunnen verschillende materialen worden aangebracht om de wond te bedekken. U krijgt van de afdelingsverpleegkundige instructies over wanneer het verband verwijderd mag worden, wanneer u weer mag douchen en wat u kunt doen bij pijnklachten. De wond is uitwendig meestal na een week weer genezen, maar de genezing van de holte aan de binnenkant van de borst duurt gemiddeld drie maanden. De meeste vrouwen kunnen een paar dagen na de operatie zichzelf weer verzorgen en vrij bewegen. Bewegen is goed voor het herstel. De opnameduur is in principe een nacht.
Bijwerkingen van de borstreconstructie
Een borstreconstructie kan complicaties met zich meebrengen, zoals een nabloeding, infectie, littekenvorming of het plaatselijk afstreven van weefsel.
Tips
- Neem voor uw verblijf in het ziekenhuis prettig zittende kleding mee. Het liefst rekbaar en eventueel met knoopsluiting. Dit mag een pyjama zijn, maar ook een blouse of vest is prima.
- Neem een stevige, steunende beha (zonder beugels) mee met een breed zij- en tussenstuk en brede schouderbandjes.
- Denk van tevoren na of u na uw verblijf in het ziekenhuis hulp nodig heeft in de thuissituatie. Indien u behoefte heeft aan huishoudelijke hulp verwijzen wij u naar het WMO loket van uw gemeente. Wanneer u denkt thuis extra zorg nodig te hebben kunt u overwegen om naar een zorghotel te gaan. Een andere mogelijkheid is thuiszorg. Voor beiden dient u zelf contact op te nemen met een organisatie. Vragen kunt u bespreekbaar maken in het gesprek met de verpleegkundig specialist.
Schildwachtklierprocedure
Ook wel poortwachtersklier of sentinel node genoemd.
Wat is een schildwachtklierprocedure?
Een schildwachtklierprocedure is een operatie waarbij de chirurg de schildwachtklier opzoekt en verwijdert. Doel van deze procedure is om uitzaaiingen in de lymfeklieren zo vroeg mogelijk te ontdekken. De schildwachtklier is de lymfeklier die als eerste het lymfevocht uit de tumor opvangt. Kankercellen verspreiden zich via het lymfevocht. Als borstkanker uitzaait komen de uitgezaaide kankercellen als eerste in de schildwachtklier terecht.
Waar zit de schildwachtklier?
De schildwachtklier is niet bij iedereen dezelfde lymfeklier. De plaats van de tumor in de borst bepaalt welke klier als eerste het lymfevocht van de tumor opvangt. Meestal is de schildwachtklier 1 van de lymfeklieren in de oksel, maar dit kunnen er ook enkelen zijn. Ook rondom het sleutelbeen en bij het borstbeen zitten lymfeklieren. De schildwachtklier kan ook 1 van die lymfeklieren zijn.
Lymfeklieren rond de borst
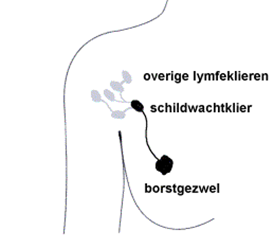
Wanneer een schildwachtklierprocedure?
De chirurg kan een schildwachtklierprocedure voorstellen als u invasieve borstkanker heeft zonder aantasting van de lymfeklieren. Met de schildwachtklierprocedure kan de chirurg met 95% zekerheid vaststellen dat er wel of geen uitzaaiingen in de lymfeklieren zitten. De schildwachtklier wordt meestal verwijderd tijdens de operatie aan de borst.
Hoe verloopt de schildwachtklierprocedure?
Om de schildwachtklier te vinden wordt een klein beetje radioactieve vloeistof in de borst gespoten. Dit gebeurt altijd in Goes voorafgaand aan de operatie van de borst (dezelfde dag of één dag van tevoren). U bent dan nog niet opgenomen en gaat hier zelfstandig heen. Via het lymfevocht komt de vloeistof in de schildwachtklier terecht. Daarna wordt een lymfescan verricht. Op de lymfescan wordt de schildwachtklier zichtbaar. De radioactiviteit verdwijnt binnen 24 uur na inspuiten. Tijdens de operatie aan de borst spoort de chirurg de schildwachtklier op met een apparaatje dat radioactiviteit kan meten. Soms spuit de chirurg ook nog blauwe inkt in de buurt van tumor. De lymfebanen kleuren dan blauw en kunnen zo gevolgd worden tot aan de schildwachtklier. Vervolgens verwijdert de chirurg de schildwachtklier. Een enkele keer komt het voor dat de schildwachtklier niet gevonden wordt. Na operatie zal dit met u besproken worden. De patholoog onderzoekt of de schildwachtklier kankercellen bevat.
Uitslag van de schildwachtklierprocedure
Ongeveer drie op de vier vrouwen blijkt na de schildwachtklierprocedure geen kankercellen in de schildwachtklieren te hebben. De kans is dan heel groot dat er in de rest van de lymfeklieren in de oksel ook geen uitzaaiingen zitten. De oksel heeft dan geen verdere behandeling nodig.
Behandeling na de schildwachtklierprocedure
Zijn er uitzaaiingen in de schildwachtklier gevonden? Dan zal de chirurg u een aanvullende behandeling voor de lymfeklieren in de oksel adviseren. De kans is namelijk aanwezig dat niet alleen de schildwachtklier, maar ook de andere lymfeklieren in de oksel kankercellen bevatten. De aanvullende behandeling kan bestraling van de oksel zijn of een okselklierdissectie. Dat is een operatie waarbij de chirurg alle lymfeklieren in de oksel verwijdert.
Geen behandeling, maar afwachtend beleid
Uit het onderzoek van de patholoog kan blijken dat de schildwachtklier slechts heel kleine uitzaaiingen bevat. Het gaat dan om uitzaaiingen kleiner dan 2 mm (micrometastasen). In dit geval is behandeling van de oksel niet altijd nodig. Het is belangrijk om de voor- en nadelen van okselbehandeling te bespreken met de behandelaar en deze zorgvuldig af te wegen. Bestraling en okselklierdissectie kunnen namelijk klachten op lange termijn geven. Maar het besef dat de kanker niet geheel wordt weggehaald, kan ook lastig zijn.
Complicaties van de schildwachtklierprocedure
De schildwachtklierprocedure geeft een kleine kans op complicaties. Een mogelijk gevolg is een verminderd of trekkend gevoel rondom het litteken in de oksel. Het advies is wel om de arm aan de geopereerde zijde te blijven gebruiken, echter niet te zwaar te belasten. De kans op lymfoedeem is zeer klein.
Nazorg
Na de operatie is het belangrijk om een aantal weken rustig aan te doen en uzelf de tijd te geven om te herstellen. Vaak brengt een periode van rust verschillende (nieuwe) emoties met zich mee. Tijdens de poliklinische bezoeken aan de oncologisch chirurg of de verpleegkundig specialist zullen zowel lichamelijke als geestelijke klachten in kaart worden gebracht. Hierbij wordt gebruik gemaakt van de Lastmeter. De Lastmeter is een vragenlijst die u invult voorafgaand aan uw gesprek met de oncologisch chirurg of de verpleegkundig specialist. Uit de antwoorden wordt duidelijk van welke problemen of zorgen u op dat moment last heeft en of u behoefte heeft aan extra ondersteuning.
Werk en kanker
Bij de diagnose borstkanker zal u ook hebben nagedacht over de gevolgen van de ziekte voor het werk en inkomen (indien dit op u van toepassing is). Het is belangrijk om niet te wachten met nadenken en praten over de combinatie van ziekte en werk. Te onderzoeken hoe u werk in uw voordeel benut en ook te bepalen wat er nodig is om met uw werk in verbinding te blijven als het even niet lukt om te werken.
De B-bewust checklist ‘Werk en re-integratie’ helpt u bij het voorbereiden van gesprekken met iedereen met wie u aan tafel komt te zitten over werk en/of re-integratie in de eerste twee jaar na de diagnose. Zo krijgt u de informatie die u nodig heeft en kunt u er met elkaar voor zorgen dat het ziek zijn en werken zo goed mogelijk te combineren is, op een prettige manier. Ook op www.kankerenwerk.nl staat veel informatie over de combinatie ziek zijn en werk.
Late gevolgen
Steeds meer vrouwen overleven borstkanker en leven daarna lang(er) door. Hierdoor wordt er steeds meer ontdekt over de mogelijke gevolgen die de behandeling van borstkanker op lange termijn kan hebben. Soms kunnen klachten al tijdens de behandeling ontstaan. Soms treden ze pas jaren na afloop van de behandeling op. Deze klachten noemen we late gevolgen. Onder late gevolgen verstaan we langdurige veranderingen die men ervaart op psychisch en/of lichamelijk gebied, door borstkanker en/of na de behandeling van borstkanker, waardoor het dagelijks functioneren gehinderd wordt.
Late gevolgen waarmee je te maken kunt krijgen:
- Vermoeidheid
- Zenuwpijn
- Lymfoedeem
- Cognitieve klachten (geheugen- en concentratiestoornissen)
- Hartfalen
- Overgangsklachten
- Problemen op seksueel gebied
Ondersteunende disciplines
Adrz kent verschillende zorgverleners die gespecialiseerd zijn in het begeleiden van (ex)-kankerpatiënten. U kunt een verwijzing krijgen naar maatschappelijk werk, geestelijke verzorging of een medisch psycholoog. Patiëntenverenigingen en organisaties, zoals de Borstkanker Vereniging Nederland en Palazzoli, kunnen veel steun en herkenning bieden. Daarnaast zijn er nog organisaties die (ex-) kankerpatiënten ondersteuning kunnen bieden op het gebied van revalidatie, zoals Revant en TopzorgGroep. De website www.opademnaborstkanker.nl ondersteunt emotioneel herstel na de behandeling van borstkanker.
Draininstructie
Het kan zijn dat u tijdens de operatie een of meerdere drains krijgt. In principe gaat u niet met deze drain(s) naar huis. De chirurg werkt met een vacuümdrain. Dat is een drain die is aangesloten op een vacuümdrainpot. De drain zorgt ervoor dat het overtollige wondvocht wordt opgevangen. Dit is belangrijk voor een goede wondgenezing. Aan het groene harmonicadopje op de pot is te zien of de drain nog vacuüm is, dan is dit dopje ingedrukt. Wanneer de drainpot niet meer vacuüm is, dan staat het groene harmonicadopje omhoog. Als u met de drain(s) naar huis gaat krijgt u op de verpleegafdeling een afspraak mee voor controle op de polikliniek plastische chirurgie en voor het verwijderen van de drain(s).
Wat moet u weten over de drain
- Dagelijks aflezen van de drainproductie is belangrijk. Dit kunt u het best doen op een vast tijdstip, bijvoorbeeld voor het naar bed gaan. U noteert de hoeveelheid op de sticker op de fles en in onderstaande tabel. Ook als de drainpot vervangen wordt noteert u de dagproductie van de oude pot en op het vaste tijdstip de totale dagproductie. Vermeld deze apart.
- U mag douchen met de drain(s).
- Het kan zijn dat de drain in uw lichaam een scherpe, snijdende of stekende pijn geeft. Meestal ligt de drain dan vlak langs een zenuwbaan en veroorzaakt dit de pijn. Zodra de drain is verwijderd, verdwijnen dan ook uw klachten.
- Uw plastisch chirurg bepaalt wanneer de drain eruit mag.
- Neemt u bij het eerstvolgende bezoek aan de polikliniek van de plastisch chirurg onderstaande ingevulde tabel mee.
- Wanneer is het verstandig te bellen
- Als de drain niet meer vacuüm is, want dan moet de drainpot worden vervangen. Als dit ’s avonds of ’s nachts voorkomt kan dit wachten tot de volgende ochtend.
- Als de drainpot vol is, want dan moet deze worden vervangen.
- Als de drainproductie gestopt is en u last heeft van pijn en/of zwelling in het draingebied.
- Wanneer u koorts heeft (T >38,5 ⁰C).
- Bij twijfel mag u altijd overleggen.
Je kunt dan bellen naar de poli Plastische Chirurgie 088 125 44 45. Bij klachten in de nacht of in het weekend die niet tot de volgende dag kunnen wachten belt u de huisartsenpost 0900 1785.
Contact
Oncologisch mammachirurg:
- Lans
- Reichart
Verpleegkundig specialist mamma:
- Simone Dietvorst
- Anja Kluijfhout
Heeft u na het lezen van de folder nog vragen of ontstaan er na de behandeling onverhoopt problemen, neem dan contact op met het Borstzorgcentrum via 088 125 51 39 of stuur een e-mail naar Borstzorgcentrum@adrz.nl. Het Borstzorgcentrum is bereikbaar op: maandag tot en met vrijdag 8.00-12.30 uur en 13.30-16.00 uur.
Als u de afdeling niet kunt bereiken, kunt u bellen naar de Receptie van Adrz via 088 125 00 00.
Wilt u een afspraak maken, annuleren of verzetten? Neem dan contact op via het contactformulier. Deze wordt vaak dezelfde werkdag nog in behandeling genomen. U kunt op werkdagen tussen 8.00 uur en 13.00 uur ook telefonisch contact opnemen met de Afspraakcentrale via 088 125 00 00, kies in het keuzemenu voor optie 1.
