Aan de hand van de onderzoeken is bij u een behandelplan voor endeldarmkanker (rectumcarcinoom) vastgesteld. Dit plan is gericht op genezing. De eerste stap is de bestraling, waarna de operatie zal plaatsvinden.
Afspraak radiotherapeut-oncoloog op ZRTI
U krijgt een afspraak op het ZRTI om de bestraling voor te bereiden. U wordt vijf dagen bestraald, waarna de operatie zal volgen. De behandeling neemt per dag enkele minuten in beslag. U krijgt op het ZRTI alle benodigde informatie.
Het ZRTI staat in Vlissingen naast het ziekenhuis.
Telefoonnummer ZRTI: 088 427 00 00
Afspraak chirurg
U heeft een afspraak bij één van onderstaande chirurgen en de verpleegkundig specialist (VS) gekregen. Deze chirurgen zijn gespecialiseerd in darmchirurgie en werken in nauw teamverband samen. Daarom kan het zo zijn dat de operatie door een collega chirurg wordt uitgevoerd.
- J. Jansen
- W. de Ruijter
- R. de Vos
- H. Nijhof
Anatomie en functie
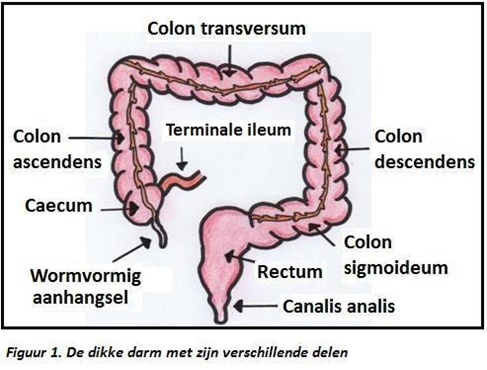
Voedsel komt via de slokdarm, maag en dunne darm terecht in de dikke darm. De dikke darm is het laatste deel van het spijsverteringskanaal. In de dikke darm worden vitaminen en vocht weer opgenomen in de bloedbaan. Daardoor dikt de inhoud van de dikke darm in tot normale ontlasting. De dikke darm is ongeveer 1,5 meter lang. De tumor zit bij u in het onderste gedeelte van de darm.
Doel behandeling
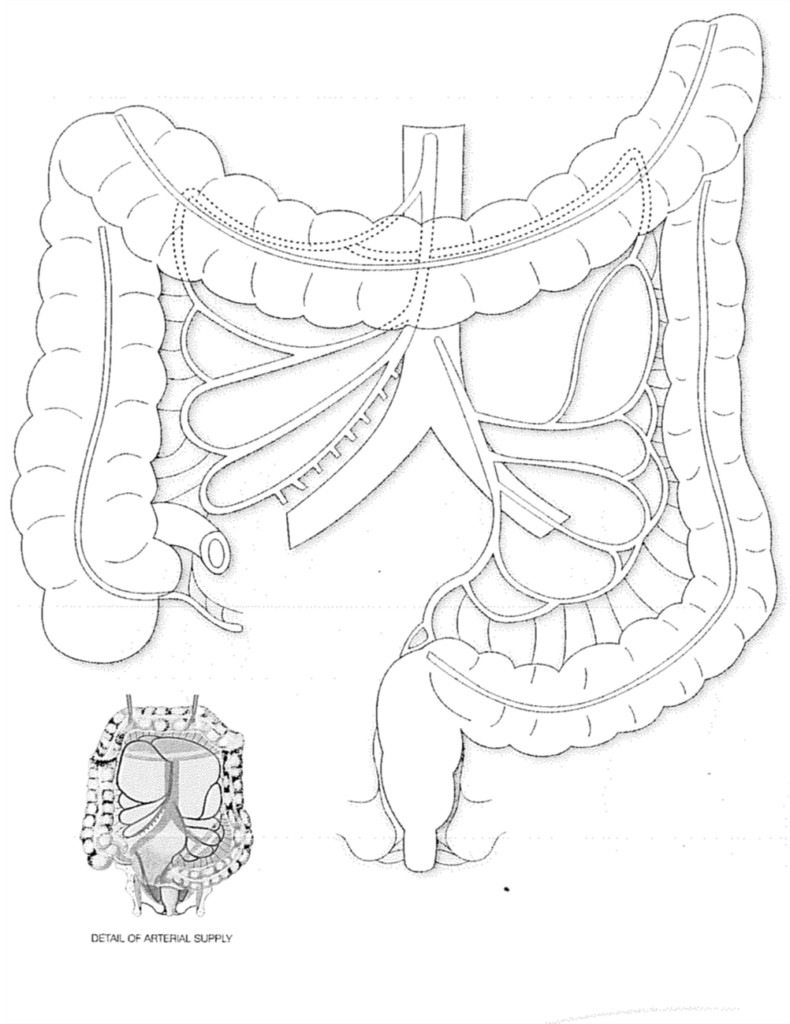
Het verwijderen van de tumor is het doel van de operatie. De tumor kan in alle delen van de darm voorkomen, zoals u kan zien op het bijgevoegde plaatje. In uw geval zit de tumor in het onderste gedeelte van de dikke darm, in het rectum (endeldarm).
Tijdens de operatie wordt de tumor met omringend weefsel en lymfeklieren verwijderd. De chirurg zal altijd proberen om de twee uiteinden van de darm aan elkaar te hechten. Deze verbinding heet een “anastomose”. Soms is het nodig een (tijdelijk) stoma aan te leggen, al is dat bij deze operatie een uitzondering. Tijdens de operatie krijgt u antibiotica toegediend om de kans op een infectie te verkleinen. De operatie wordt zo mogelijk uitgevoerd met een “kijkoperatie’ (laparoscopie). Met deze operatietechniek worden via meerdere kleine gaatjes in de buik instrumenten en een camera ingebracht. Het camerabeeld is in de operatiekamer op verschillende schermen sterk vergroot te zien.
De voordelen van een kijkoperatie zijn:
- Minder bloedverlies tijdens de operatie.
- Minder pijn na de operatie.
- Minder kans op complicaties, zoals wondinfectie, longontsteking en zwakte van de buikwand.
- Fraaier cosmetisch effect.
- Sneller herstel en dus sneller naar huis.
Deze methode is niet voor iedereen geschikt om de volgende redenen: ernstig overgewicht, eerdere operaties in de buik, waardoor er zich ernstige en uitgebreide verklevingen hebben gevormd en eventuele aandoeningen van hart en longen
Mogelijke complicaties
Geen enkele operatie is zonder risico, dus ook bij deze operatie kunnen zich complicaties voordoen, zoals trombose, longontsteking, infectie of een nabloeding. Een complicatie die bij ongeveer 5% van de geopereerde patiënten voorkomt is een naadlekkage, deze ontstaat als de plaats (de naad), waar de twee uiteinden van de darm aan elkaar gehecht zijn, gaat lekken. Dit kan een ontsteking van het buikvlies veroorzaken met daarbij behorende klachten als buikpijn, bolle en gespannen buik, misselijkheid en braken, koorts en ernstig ziek zijn. Zo nodig wordt u opnieuw geopereerd en zal dit meestal betekenen dat u (tijdelijk) een stoma krijgt. U kunt dit zelf niet positief of negatief beïnvloeden. Het is soms niet te vermijden dat door de operatie zenuwen naar de geslachtsdelen en de blaas worden beschadigd. Dat kan leiden tot plasklachten of erectie- of ejaculatieklachten bij de man en vaginale droogheid bij de vrouw.
Voorbereiding behandeling
Afspraak stomaverpleegkundige
Een stoma is in sommige gevallen tijdelijk of blijvend nodig. U wordt naar de stomaverpleegkundige verwezen om u voor te bereiden op een (tijdelijk) stoma.
Locatie Goes: route 12
Locatie Vlissingen: Westerschelde
Meer informatie is te vinden op: www.stomavereniging.nl. Deze patiëntenvereniging houdt ook bijeenkomsten voor de regio Zeeland-Brabant.
Voeding en beweging bij darmkanker
Wanneer u een operatie, chemotherapie en / of radiotherapie moet ondergaan voor de behandeling van darmkanker, is het belangrijk dat u in een zo goed mogelijke conditie bent. Dat zorgt ervoor dat u de behandelingen beter aan kunt en het verkleint de kans op complicaties.
Voor een goede lichamelijke conditie zijn voeding en beweging heel belangrijk. Bij mensen die ziek zijn, verandert de stofwisseling, zodat niet alleen vetweefsel, maar ook spier- en orgaanweefsel verbruikt worden. Dit effect is nog sterker na een operatie. Wanneer er sprake is van gewichtsverlies, zal dit voor een belangrijk deel komen door verlies aan spiermassa. Hierdoor neemt de lichamelijke conditie af waardoor het herstel bij ziekte en behandelingen trager verloopt. Het is verstandig dat u probeert zo gezond en gevarieerd mogelijk te eten.
Diëtiste
Wanneer u (ongewild) het laatste halfjaar zes kg of in één maand zes kg bent afgevallen, krijgt u een afspraak met de diëtiste.
Locatie Goes: route 76
Locatie Vlissingen: geen vaste kamer
Immunonutritie
Om uw afweersysteem in aanloop naar de operatie te versterken, krijgt u van ons speciale voeding voorgeschreven (immunonutritie). De voeding wordt bij u thuisbezorgd. Hiernaast mag u gewoon blijven eten zoals u normaal gewend bent.
Startdatum:
(zes dagen voor de operatie, tot en met de dag voor de operatie).
Gebruiksaanwijzing: driemaal daags één zakje oplossen in 250 ml water. Desgewenst kunt u gebruik maken van een staafmixer om de vloeistof wat te verfijnen, zodat dit gemakkelijker drinkt.
Dit opdrinken tussen:
10.00 – 11.00 uur
15.00 – 16.00 uur
20.00 – 21.00 uur
Als u diabetespatiënt bent is het advies om de zakjes bij de maaltijd te gebruiken.
Wanneer u na de operatie nog zakjes over heeft dan is het niet de bedoeling dat u deze nog nuttigt. Desgewenst kunt u de zakjes inleveren bij de verpleegkundig specialist.
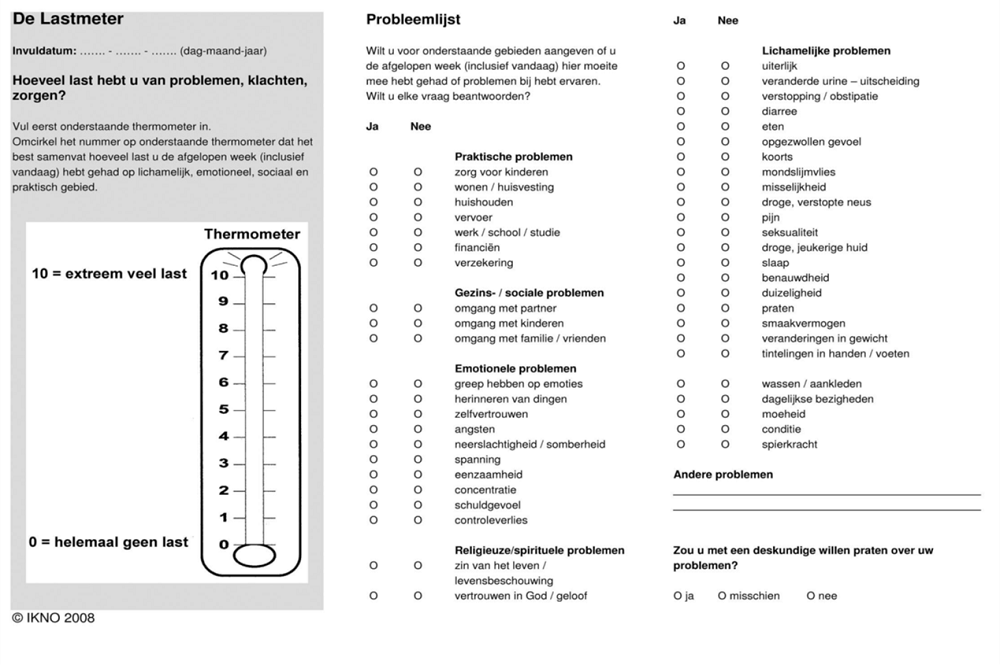
Lastmeter
Al u de diagnose darmkanker krijgt, kan dat veel emotie en ongerustheid oproepen. Dit zal worden vastgesteld met de “lastmeter”. De lastmeter is een korte vragenlijst gericht op de psychosociale zorg. Deze vragenlijst is terug te vinden aan het einde van deze patiënten informatie. Wilt u deze vragenlijst invullen en meenemen naar het voorlichtingsgesprek met de VS? Aan de hand hiervan kan er, in overleg met u, een verwijzing plaatsvinden naar de psycholoog of een andere hulpverlener. Er zijn verschillende mogelijkheden om met lotgenoten informatie uit te wisselen of vragen te stellen. Onder aan deze folder vind u websites van o.a. de patiëntenvereniging. Voor (klein)kinderen zijn ook mogelijkheden om meer informatie te vinden. Een behulpzame website is bijvoorbeeld www.kankerspoken.nl. Hier staan suggesties voor boeken en mogelijkheden om met andere leeftijdsgenoten te chatten etc.
Onderzoeken voor de behandeling
Voor de operatie worden onderzoeken verricht om daarmee uw verdere gezondheidstoestand in kaart te brengen. Dit om de operatie en de tijd erna zo goed mogelijk te laten verlopen. De volgende onderzoeken zullen worden uitgevoerd:
ECG
Als voorbereiding op de operatie, wordt er een hartfilmpje gemaakt. Het hartfilmpje wordt gemaakt op de polikliniek bij de anesthesist.
Laboratorium
Als voorbereiding op de operatie, wordt er bloed geprikt. U hebt hiervoor een formulier nodig dat u van ons krijgt. U kunt hier zonder afspraak terecht:
Locatie Goes: route 51
Locatie Vlissingen: Oosterschelde
Vragenlijsten POS
Voordat u een afspraak op de POS (preoperatieve screening) krijgt, krijgt u een map mee met een vragenlijst met algemene vragen over uw gezondheid. Deze vragenlijst moet u ingevuld meenemen naar uw afspraak op de POS poli.
POS poli (preoperatieve screening)
Voor de operatie krijgt u een afspraak op de POS poli en dit kan op twee locaties:
Locatie Goes: route 66
Locatie Vlissingen: Westkapelse kreek
Deze afspraak duurt één tot anderhalf uur. Bij deze afspraak worden alle belangrijke zaken met u besproken om veilig de operatie te kunnen ondergaan. De anesthesist is de specialist die ervoor zorgt dat u onder narcose bent tijdens de operatie. Ook bewaakt de anesthesist uw vitale lichaamsfuncties tijdens de operatie (hart, longen, nieren, etc).
Screening patiënten boven de zeventig jaar
Als u ouder dan zeventig jaar bent dan wordt met een vragenlijst ingeschat of u meer risico loopt op problemen tijdens en na de opname in het ziekenhuis. Het kan nodig zijn om u door te verwijzen naar de polikliniek geriatrie voor een uitgebreider onderzoek. De reden hiervoor is dat oudere patiënten soms meer gezondheidsproblemen hebben of medicijnen gebruiken die van invloed kunnen zijn op het herstel na de operatie. De geriater en/ of de verpleegkundig specialist geriatrie geven zo nodig adviezen rondom de operatie en het verblijf in het ziekenhuis. Er worden mogelijk adviezen gegeven ter voorbereiding op een operatie, zoals o.a. een verwijzing naar een fysiotherapeut om uw conditie te verbeteren.
Deelname medisch wetenschappelijk onderzoek voor darmkankerpatiënten
Wij doen in het kader van wetenschappelijk onderzoek mee aan verschillende trials (onderzoeken). Via deze link kunt u meer lezen over het hoe en waarom van medische wetenschappelijk onderzoek.
Aan onderstaande onderzoeken wordt meegedaan door Adrz.
PLCRC
Om beter te kunnen voorspellen welke patiënten voordeel hebben van een bepaalde behandeling – en om behandelmethoden te kunnen verbeteren – is onderzoek in grote groepen patiënten nodig. Om dit mogelijk te maken is deze studie opgezet. De studie heeft als doel de gegevens van een zo groot mogelijke groep patiënten met dikkedarmkanker in heel Nederland te verzamelen. Op deze manier hopen we beter te begrijpen welke factoren van invloed zijn op het succes van de behandeling en op de kwaliteit van leven (www.plcrc.nl).
Als u meedoet met PLCRC:
- Tekent u toestemmingsformulieren, waarbij u kunt tekenen voor verschillende onderdelen.
- U krijgt via de mail of per post een vragenlijst toegestuurd.
Tijdens het voorlichtingsgesprek bespreken we met u voor welke onderzoeken u in aanmerking komt.
De behandeling
Hieronder vind u adviezen m.b.t. eten, drinken en laxeren voor de operatie.
Eten en drinken voor de operatie
- Dag voor de operatie normaal eten en drinken (niet te zware warme maaltijd).
- Minimaal anderhalve liter drinken dag voor de operatie.
- Geen alcohol de dag voor de operatie.
- Niet roken de dag voor de operatie.
- Vanaf 24.00 uur alleen nog heldere dranken (water, thee zonder suiker) tot twee uur voor de operatie.
Laxeren
U heeft een recept Moviprep gekregen. Dit kunt u ophalen bij uw apotheek. Iedere set bevat twee sachets (zakjes): één groot sachet A en één klein sachet B. Let op: u heeft alle vier de sachets nodig voor het reinigen van uw darmen.
Moviprep is een laxeermiddel dat uw darmen goed reinigt. Tijdens de voorbereiding met Moviprep adviseren wij u om in de buurt van een toilet te blijven, omdat u regelmatig naar het toilet zal moeten gaan. Maak gebruik van vochtig toiletpapier in verband met een branderig en schraal gevoel. Ook vaseline kan verlichting geven. Na enkele uren wordt de ontlasting steeds dunner en enigszins doorzichtig, dat is normaal.
Hoe Moviprep te gebruiken?
- De dag voor de operatie om 16.00 uur maakt u de eerste oplossing met Moviprep klaar zoals hieronder is beschreven.
- Open één plastic folie met sachet A en B.
- Leeg zowel sachet A als B in een lege kan en voeg ¾ liter water toe.
- Roer de oplossing tot het poeder geheel is opgelost, dit kan vijf minuten duren.
- Giet de oplossing in een glas.
- Drink de vloeistof binnen één à twee uur op.
- Ditzelfde herhaalt u de dag voor de operatie om 19.00 uur.
- Probeer ook de dag voor de operatie te blijven bewegen. Dit bevordert de darmwerking.
- U kunt Moviprep koud drinken uit de koelkast.
- Drink Moviprep met een rietje. De vloeistof komt dan wat minder met de smaakpapillen van de tong in aanraking.
- U kunt limonadesiroop (licht van kleur) of appelsap toevoegen.
- Tussendoor kunt u kauwgom gebruiken.
De operatie vindt plaats in Goes
Op de dag van de operatie wordt er bloed bij u geprikt als voorbereiding op de operatie. Als u om 7.00 of 7.30 uur wordt opgenomen in Goes, wordt u op de afdeling geprikt. Als u later wordt opgenomen, kunt u dit iets eerder dan de tijd dat u op de afdeling wordt verwacht bij het laboratorium (route 51) doen. Wilt u erbij zeggen, dat u die dag geopereerd wordt? Het is belangrijk dat iedere hulpverlener goed op de hoogte is van uw medicijngebruik. Dit wordt bij de POS poli door de apothekersassistente in kaart gebracht. Is er na de afspraak bij de POS poli nog iets veranderd in uw medicatiegebruik (ook medicatie, vitamines of voedingssupplementen die u niet op recept heeft gekocht), laat u dit dan weten aan de verpleegkundige van de verpleegafdeling.
Tijdens de opnamedag
In principe wordt u dezelfde dag dat u geopereerd wordt, opgenomen. U krijgt hierover ongeveer een week voor de operatiedatum schriftelijk bericht. Wanneer u om 7 uur wordt opgenomen op de NOU (nuchtere opname unit), wil dit niet zeggen dat u direct geopereerd wordt, maar dat dit volgens de originele planning aan het einde van de ochtend gebeurt. U wordt zo vroeg op deze afdeling opgenomen, zodat u eerder aan de beurt bent, als er een operatie van een andere patiënt uitvalt.
Opname volgens ERAS protocol
ERAS staat voor Enhanced Recovery After Surgery, hetgeen vertaald betekent ‘versneld herstel na operatie’. ERAS is een kwaliteitsprogramma rondom de operatie, waarin alle factoren die een positieve invloed hebben op herstel zijn samengebracht.
De belangrijkste items zijn:
- Een zo klein mogelijk insnijding door de chirurg. Hoe minder schade aan de weefsels, des te sneller is het herstel. Daarom wordt u zo mogelijk met de cameratechniek (laparoscopisch geopereerd).
- Een optimale pijnbestrijding, waarbij niet alleen de pijn effectief wordt bestreden, maar ook de nadelige effecten van de pijn bestrijding (op maag en darmwerking) worden geminimaliseerd
- Een zo kort mogelijke periode van bedrust, zodat verlies van spierkracht wordt beperkt.
- Een zo kort mogelijke periode van voedselonthouding, zodat gewichtsverlies (en daarmee verlies van spiermassa en spierkracht) wordt tegengegaan.
Tijdens de opname
Wanneer u in het ziekenhuis opgenomen bent voor de operatie, is één arts uw hoofdbehandelaar en dat is de chirurg die u opereert. Deze chirurg is eindverantwoordelijk voor het medische beleid dat bij u gevoerd wordt. Tijdens de vakantieperiodes kan het voorkomen dat dit hoofdbehandelaarschap wordt overgedragen aan één van de collega’s. Wanneer u opgenomen bent, wordt u dagelijks door een chirurg (dit kan iedere chirurg zijn) of door de physician assisant (werkt als zaalarts) bezocht. Bij complicaties ten gevolge van de operatie, zal uw hoofdbehandelaar hierover worden ingelicht.
Na de behandeling
U heeft na de operatie een aantal slangen, zoals:
- Infuus voor vocht- en medicijntoediening.
- Dun slangetje in de rug voor pijnbestrijding. U kunt zelf extra pijnstilling toedienen via een pomp. Goede pijnbestrijding is belangrijk voor uw herstel en daarom is het belangrijk om de voorgeschreven medicatie (bijv. paracetamol) te gebruiken.
- Soms krijgt u een drain in de buik om bloed en wondvocht af te voeren.
- Blaascatheter voor het afvoeren van urine.
- Soms een slang in uw neus die in de maag zit om overtollig maagsap af te laten lopen.
- Deze slangetjes worden verwijderd als uw situatie dat toelaat.
- Om de darmen weer snel op gang te krijgen, is het belangrijk dat u vlot weer gaat eten. Op de operatiedag zelf krijgt u ’s avonds vla of yoghurt. De dag na de operatie krijgt u ‘s avonds brood. De tweede dag na de operatie krijgt u in principe weer normaal eten. Uiteraard beslist de behandelend chirurg of dit in uw geval mogelijk is.
Intensive care
Soms gaan patiënten na de operatie voor een periode naar de IC. Het is dan nodig om u volledig te bewaken. Dat is meestal voor een korte tijd het geval.
Opnameduur
De verblijfduur in het ziekenhuis varieert van drie tot vijf dagen. U mag naar huis als:
- De darm normaal functioneert. Het is niet noodzakelijk dat u in het ziekenhuis ontlasting heeft gehad. Bij een stoma is het wel van belang dat er ontlasting is gekomen in het stomazakje.
- U voldoende voeding verdraagt.
- De pijn goed onder controle is.
- U goed kunt bewegen.
Tijdens de opname wordt bekeken of u naar huis kunt of dat u hulp nodig heeft. De meeste patiënten kunnen na de opname gewoon naar huis. De bezoektijd van de afdeling is van 11.00 – 13.00 uur en van 18.00 – 20.00 uur. Tegen een kleine vergoeding kan uw bezoek mee eten op de afdeling.
Nazorg
In principe bent u in redelijke conditie wanneer u naar huis gaat. U voelt uiteraard wel, dat u bent geopereerd. U moet dus goed naar uw lichaam luisteren. Toch is beweging en zoveel mogelijk uw dagelijkse patroon uitvoeren juist goed. Er zijn wel een aantal zaken waar u rekening mee moet houden.
- Een darmoperatie is een grote operatie en de herstelperiode kan variëren van drie tot zes maanden.
- Douchen: u mag douchen.
- Seks: u mag vrijen.
- De eerste zes weken na ontslag mag u niet zwaar tillen.
- Beweging is heel goed, maar mijd situaties die druk geven op de buik. Geen buikspieroefeningen, niet hard tegen de wind in fietsen, etc..
- U mag eten wat u wilt, wat u aankan.
- Het eten kan in het begin wel wat moeizamer gaan dan u daarvoor gewend was.
- Het ontlastingspatroon kan veranderd zijn. Hoe meer naar de anus toe u bent geopereerd, des te meer kan het ontlastingspatroon zijn veranderd. De endeldarm is immers de opslag van de ontlasting. Hier wordt de ontlasting ingedikt. Meerdere malen per dag naar toilet is niet afwijkend. Wat belangrijk is, dat u zich realiseert, dat dit tijd nodig heeft. Dit kan zich behoorlijk goed herstellen. Wanneer u twijfels heeft, kunt u dit altijd bespreken. Met medicijnen of bijv. bekkenbodemfysiotherapie kunnen we kijken of we u kunnen helpen uw klachten te verbeteren.
- Er zijn verschillende programma’s om te herstellen na een operatie met of zonder nabehandeling. Dit kan bij de fysiotherapeut of in speciaal ontwikkelde revalidatieprogramma’s zoals oncologische revalidatie. De verpleegkundige kan u hierover informeren.
- U mag de eerste twee weken na de operatie niet autorijden (dit is vanwege de verzekering).
- Werken: wanneer u kunt werken, hangt af van het soort werk dat u verricht. Meestal kunt u na enkele weken weer aan het werk. U kunt dit overleggen met uw behandelaar, maar de ARBO-arts beslist samen met u hoe u het werkproces kunt hervatten.
Multidisciplinair overleg na operatie en weefselonderzoek
Tijdens de operatie worden de tumor en de bijbehorende lymfeklieren verwijderd. Dit weefsel wordt opgestuurd naar het PA laboratorium. Deze uitslag wordt besproken in het multidisciplinaire overleg.
Poliafspraak bij de chirurg voor uitslagen
De uitslag van dit weefselonderzoek krijgt u in principe te horen bij uw eerste controleafspraak op de poli.
Follow-up (controleperiode)
Na de operatie wordt u volgens de richtlijn gecontroleerd op de poli chirurgie. De follow-up is de periode die volgt nadat u bent behandeld voor darmkanker. Deze periode duurt in ieder geval vijf jaar. De controles zijn in de eerste periode frequent (ongeveer vier keer per jaar) en worden later teruggebracht naar één of twee keer per jaar. Tijdens deze controles wordt aanvullend onderzoek verricht zoals bloedonderzoek en/of röntgendiagnostiek. De VS heeft een folder beschikbaar met uitleg over de controleperiode.
Controle m.b.v. colonoscopie
Dit onderzoek wordt één jaar na de operatie herhaald. Afhankelijk van de uitslag wordt dit onderzoek vervolgens na drie tot vijf jaar herhaald. Als de colonoscopie voor de operatie niet volledig was, wordt deze meestal herhaald na de operatie.
Darmkanker en erfelijkheid
Darmkanker is in 5-10 % van de gevallen erfelijk. Afhankelijk van uw leeftijd, familieanamnese, en tumorkenmerken wordt een inschatting gemaakt met betrekking tot doorverwijzing naar de klinisch geneticus van het Erasmus MC. Zij bieden u de mogelijkheid om op de locatie Vlissingen op het spreekuur te komen. Voor vragen betreffende darmkanker en erfelijkheid kunt u terecht bij uw arts of verpleegkundig specialist.
Kwaliteit
Binnen Adrz doen we er alles aan om u zo goed mogelijk te behandelen. Kwaliteit staat bij ons hoog in het vaandel. We bezitten als Adrz het “groene vinkje darmkanker”, het keurmerk voor goede zorg bij patiënten met darmkanker.
Belangrijke websites:
Boek
- www.spks.nfk.nl
- www.kwf.nl
- www.chirurgie.adrz.nl/folders
- www.kankerspoken.nl
- www.spks.nfk.nl/darmkanker/lotgenotencontact (patiëntenvereniging)
- www.kankerbestrijding.nl (kankerbestrijding)
- www.darmkanker.info
- www.darmkankernederland.nl
- www.mlds.nl
- www.voedingenkanker.nl
- www.palazollihuis.nl
Daarnaast is er een informatief boek over darmkanker genaamd “Darmkanker” Het boek voor patiënt, familie en professional (ISBN: 9789036809139). U kunt het kopen/bestellen in de boekhandel of bestellen op de website van uitgeverij BSL.
Lotgenotencontact
Sommige patiënten vinden het fijn om hun ervaringen te delen met andere patiënten. Patiëntenverenigingen kunnen hierbij helpen. De volgende website kan u hierover meer informatie geven: http://spks.nl/spks/darm. Deze website biedt u tevens informatie over darmkanker. Op de site van de maagdarmleverstichting is er een darmkankerforum te vinden waar u eventueel vragen kunt stellen.
Contact
| Reden | Tijd | Met wie | Telefoonnummer |
| Voor acute problemen
|
Werkdagen
08.00 -17.00 uur |
Verpleegkundig specialist
Judith of Marjon |
Judith Kuiper
06 835 912 52 |
| Marjon Oostdijk
06 129 233 08 |
|||
| Buiten kantooruren | Spoedeisende hulp | Via receptie van Adrz
088 125 00 00 |
|
| Voor vragen over controle-afspraken | 08.30-16.30 uur | Afspraakcentrale van Adrz
|
088 125 00 00
(s.v.p. uw naam en geboortedatum vermelden) |
| Voor andere vragen
(liefst per mail) |
Telefonisch spreekuur op werkdagen van 08.30-09.00 uur | Verpleegkundig specialist
Judith of Marjon |
j.kuiper@adrz.nl
06-83591252 (vrijdag afwezig) |
| marjon.oostdijk@adrz.nl
06-12923308 (dinsdag afwezig). |
Wilt u een afspraak maken, annuleren of verzetten? Neem dan contact op via het contactformulier. Deze wordt vaak dezelfde werkdag nog in behandeling genomen. U kunt op werkdagen tussen 8.00 uur en 13.00 uur ook telefonisch contact opnemen met de Afspraakcentrale via 088 125 00 00, kies in het keuzemenu voor optie 1.
Ruimte voor uw vragen in de controleperiode