Wat is ERCP?
Een Endoscopische Retrograde Cholangio- en Pancreaticografie (ERCP) is een onderzoek waarbij de grote galwegen (cholangiën) en de alvleesklierbuis (ductus pancreaticus) kunnen worden bekeken. Dit onderzoek gebeurt met een buigzame soepele en bestuurbare slang (scoop). Op de scoop zit een camera die verbonden is met een monitor zodat de arts uw galwegen en de alvleesklier (pancreas) goed kan bekijken om de afwijkingen te verhelpen.
Het onderzoek vindt plaats op de röntgenafdeling. Om de galwegen en alvleesklierbuis nog extra goed zichtbaar te maken, wordt er een contrastmiddel gebruikt. Tijdens dit onderzoek kan de MDL-arts ingrepen uitvoeren bijvoorbeeld het verwijderen van een galsteen in de grote galwegen, het plaatsen van een buisje (stent) of het insnijden (papillotomie) van de kringspier van de uitgang van de galwegen en alvleesklierbuis (papil van Vater). Met het doel dat er weer afvloed is van de gal en/of alvleeskliersappen. Voor de anatomie: zie onderstaande afbeelding.
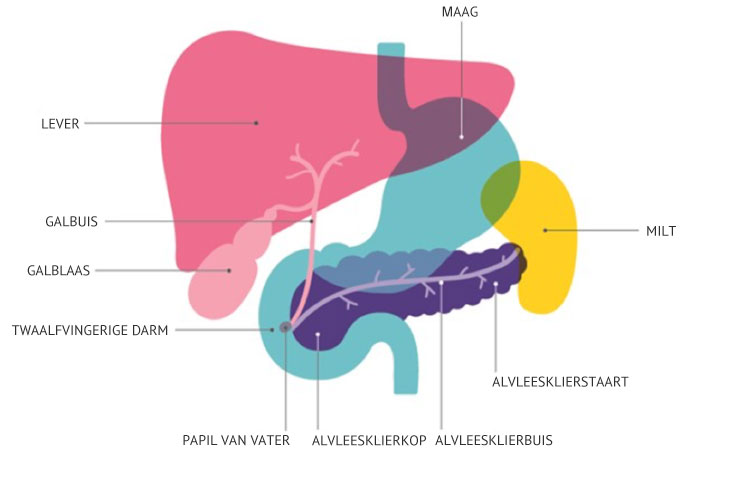
Het onderzoek kan als belastend ervaren worden omdat u op uw buik moet liggen tijdens het onderzoek. Het onderzoek een uur kan duren. Dat er tijdens het onderzoek lucht in uw darm wordt geblazen zodat de darm zich goed kan ontplooien. Dit kan een opgeblazen gevoel en darmkrampen geven. U tijdens het onderzoek zo stil mogelijk moet blijven liggen. De Sedatie en sterke pijnstiller zorgen ervoor dat u het onderzoek als minder belastend ervaart.
Sedatie
Deze medicijnen geven een slaperig en een ontspannen gevoel. In verband met de gegeven medicijnen, mag u de eerste 24 uur zelf géén vervoersmiddel besturen. Regel voorafgaande aan het onderzoek iemand, die u weer naar huis kan brengen. Zie ook de patiëntfolder sedatie.
Voorbereiding thuis
Van tevoren regelen
Het is belangrijk dat u ruim voordat het onderzoek plaatsvindt, contact op neemt met uw behandelend arts als u
- Zwanger bent of denkt te zijn want dit onderzoek gebeurd onder röntgendoorlichting.
- Bloedverdunners gebruikt; of u deze mag doorgebruiken, moet stoppen of moet aanpassen.
- Suikerziekte (diabetes) heeft en insuline gebruikt; of u de eenheden van insuline moet aanpassen of gestopt moet worden. Het is raadzaam om uw insulinepen mee naar het ziekenhuis te nemen.
- Een pacemaker of ICD hebt.
- Bekend bent met een allergie.
De dag van het onderzoek
Voorbereidingen
Nuchter zijn
Is het onderzoek vóór 13.00 uur gepland: dan mag u vanaf 00.00 uur niets meer eten of drinken.
Is het onderzoek ná 13.00 uur gepland: dan mag u voor 07.00 uur nog een beschuit belegd met jam en zonder boter, kop thee, koffie zonder melk of een glas heldere drank (geen alcohol) gebruiken.
Medicijnen
- Puffers (inhalator) voor de longen mag u gebruiken zoals u dat thuis gewend bent.
- Medicijnen mag u tot twee uur voor het onderzoek nog innemen met een kleine slok water.
- Neem een actuele medicijnlijst mee tijdens het bezoek aan het ziekenhuis.
Kleding:
Draag ruimvallende makkelijk zittende kleding, die prettig draagt tijdens het onderzoek. Draag geen bh met beugel, bovenkleding met knoopjes of een riem, omdat dit belemmerend is voor de röntgenbeeldvorming.
Opname
Ter voorbereiding op het onderzoek wordt u opgenomen op de dagverpleging. Soms kan het al zijn, dat u opgenomen bent. De verpleegkundige neemt nog enkele vragen met u door en legt u nog het een ander uit over het onderzoek. In verband met de te geven medicijnen voor de sedatie en de sterke pijnstiller, wordt u aangesloten aan bewakingsapparatuur. Ook krijgt u een infuusnaald in uw onderarm/hand. Dit is om de sedatie en de sterke pijnstiller(roesje) te kunnen geven. Probeer vlak voor het onderzoek nog goed uit te plassen zodat u blaas tijdens het onderzoek goed leeg is. U wordt met een bed naar de röntgenafdeling gebracht.
Het onderzoek
In verband de te geven sedatie en de sterke pijnstiller wordt u kort voorafgaande aan het onderzoek aangesloten aan de bewakingsapparatuur. Als u een gebitsprothese heeft, moet u die kort voor het onderzoek uitdoen. Hierna neemt u op uw buik plaats op de röntgentafel. U krijgt een bijtring in uw mond. Dit ter bescherming van uw tanden en de scoop. De MDL-arts brengt de scoop via de mond naar binnen en vraagt u te slikken. Bij het inbrengen en het verdere onderzoek houdt u voldoende ruimte in uw keel over om normaal te kunnen ademen. Tijdens het onderzoek kan het zijn dat u boeren of winden moet laten, dit komt door de ingeblazen lucht. U hoeft zich hiervoor niet te schamen. Als de scoop bij de papil van Vater is, wordt er een katheter via papil van Vater ingebracht om in de grote galwegen of alvleesklierbuis te komen. Via deze katheter kan contrastmiddel ingespoten worden, zodat de grote galwegen en/of alvleesklierbuis onder röntgendoorlichting goed zichtbaar worden. Als er een afwijking te zien is, kan deze meestal gelijk verholpen worden. Zo nodig wordt er stukje weefsel(biopt) afgenomen voor onderzoek.
Soms lukt het niet om een katheter in te brengen via de papil van Vater. Dit kan diverse oorzaken hebben. Het kan zijn dat het onderzoek op een andere dag herhaald moet worden.
Nazorg
- Komt u nog even bij op de Scopie Behandel Afdeling en als alle controles goed zijn, mag u weer terug naar afdeling, waar u opgenomen bent.
- U kunt nog wat last van uw keel hebben, maar dit verdwijnt meestal na een paar uur vanzelf.
- U kunt nog last van buikpijn hebben. Dit komt mede door de ingeblazen lucht. Winden laten of opboeren geven vaak al verlichting. De klachten verdwijnen na enkele dagen vanzelf.
- Twee uur na het onderzoek mag u weer drinken en iets licht verteerbaars eten zoals een beschuit of een witte boterham met een kop thee of water.
- Bent u opgenomen in de de dagverpleging en alle controles zijn goed. Dan mag u drie uur na de behandeling, met begeleiding, naar huis. De controles zijn: geen koorts en/of pijn, goede bloeddruk en pols. Soms kan het nodig zijn, dat u langer in het ziekenhuis moet verblijven. Dit wordt dan met u besproken door de MDL-arts.
De uitslag
Vlak voor het ontslag krijgt u een brief mee waarin staat welke verrichtingen er tijdens het onderzoek zijn gedaan en bij welke klachten u contact op moet nemen met het ziekenhuis. Tijdens een vervolgafspraak wordt de uitslag van het onderzoek verder met u besproken.
Complicaties
Een ERCP is over het algemeen een veilig onderzoek met weinig kans op complicaties. Een bloeding kan optreden bij het insnijden van de papil van Vater. Meestal is er sprake van beperkt bloedverlies, waarvoor geen aanvullende behandeling nodig is. Ontsteking van de alvleesklier als gevolg van het onderzoek. Dit verloopt meestal mild en kan ondersteunende behandeling vereisen door middel van een infuus met vocht en pijnstillers. De ziekenhuisopname duurt dan meestal enkele dagen langer. Een gaatje (perforatie) in de twaalfvingerige darm. Dit komt zeer zelden voor. Dit kan een operatie noodzakelijk maken. U moet dan altijd in het ziekenhuis blijven.
Contact
Heeft u na het lezen van deze folder nog vragen of zijn er veranderingen in uw gezondheid opgetreden tussen het maken van de afspraak en het onderzoek, zoals het krijgen van een pacemaker of het starten met een bloedverdunner. Neem op werkdagen tussen 8.30 en 12.00 uur contact op met de Scopie Behandel Afdeling (SBA) via 088 125 52 50. Ontstaan er na het onderzoek onverhoopt problemen? Neem op werkdagen tussen 8.30-12.00 uur en 13.00-16.30 uur contact op met de Scopie Behandel Afdeling (SBA) via 088 125 52 50.
Als u de afdeling niet kunt bereiken kunt u bellen naar de Receptie van Adrz via 088 125 00 00.
Wilt u een afspraak annuleren of verzetten? Als de afspraak meer dan zeven dagen vooruit ligt. Neem dan contact op via het contactformulier. Deze wordt vaak dezelfde werkdag nog in behandeling genomen. Is de afspraak binnen zeven dagen? Bel dan op werkdagen tussen 8.30 en 12.00 uur en 13.00 en 16.30 uur naar de SBA via 088 125 5250. Annuleer minimaal 24 uur van tevoren, zodat we een andere patiënt kunnen helpen.
Informatie
U wordt verwacht op op locatie_____________________________________________________________
Afdeling_______________________________________________________________________________
Datum __________________________________________tijd____________________________________
Onderzoek wordt gedaan door______________________________________________________________
