Embolisatie uterusmyoom
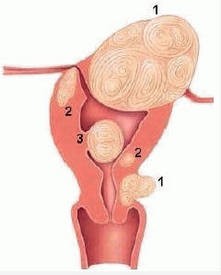
Een uterusmyoom is een vleesboom in de baarmoeder. Een embolisatie betekent het afsluiten van een bloedvat. In uw geval wordt de bloedtoevoer naar de vleesboom afgesloten zodat deze verschrompelt.
De procedure wordt uitgevoerd door een interventieradioloog en twee gespecialiseerd laboranten.
Opname
U wordt voor deze behandeling opgenomen in het ziekenhuis. Een opname is nodig om goede pijnstilling te kunnen geven en voor de controle op nabloedingen. De afspraak voor de opname is met u gemaakt door het Opnameplein.
Voorbereiding
Nuchter
Vanaf twee uur vóór de behandeling moet u nuchter zijn. Nuchter zijn wil zeggen niet eten, drinken en roken. Als de behandeling ’s morgens plaats vindt mag u vanaf middernacht alleen nog drinken tot twee uur vóór het onderzoek. Als de behandeling ‘s middags plaats vindt, mag u vanaf 10.00 uur alleen nog drinken tot twee uur vóór het onderzoek. Op de afdeling wordt u verder voorbereid. U krijgt een infuus in uw arm en een katheter in de blaas om de urine af te voeren tijdens het onderzoek.
Kleding
Het is voor u en onze medewerkers prettig als u kleding aan heeft waarin u zich makkelijk kunt bewegen en dat de kleding een ruime pasvorm heeft. Mogelijk krijgt u een drukverband na de procedure die onder uw kleding komt te zitten. Laat uw sieraden en waardevolle spullen thuis.
Zwangerschap
Als u zwanger bent of denkt dat te zijn, neem dan vooraf contact op met uw behandelend arts. Het onderzoek kan dan niet doorgaan.
Medicatie
Let op, voor onderstaande medicijnen is er een verschillende voorbereiding nodig.
- Het gebruik van medicatie met betrekking tot antistolling/bloedverdunning dient afgestemd te worden met uw behandeld arts. Mogelijk moet u stoppen met deze medicatie.
- Gebruikt u NSAID’s? De meest voorkomende NSAID’s zijn diclofenac, ibuprofen en naproxen. NSDAID is een ontstekingsremmend middel dat pijn en zwelling vermindert. Stop het innemen van NSAID’s 24 uur voor het onderzoek tot 24 uur na het onderzoek. Weet u niet of uw medicijn een NSAID is? Vraag het dan na bij uw apotheek. Paracetamol is geen NSAID.
- Andere medicijnen die u gebruikt kunt u in principe op de normale manier en tijdstippen innemen, tenzij anders met u is afgesproken. Overleg als u twijfelt over het innemen van medicijnen met uw behandelend arts.
- Heeft u een insulinepomp? Schakel deze dan uit (c.q. zet toediening stop) voordat u de onderzoekskamer binnengaat. De röntgenapparatuur kan uw insulinepomp mogelijk verstoren. Direct na het onderzoek kunt u uw insulinepomp weer aanzetten.
Contrastmiddelen
Tijdens het onderzoek wordt contrastmiddel in de bloedvaten gespoten. Op het moment dat het contrastmiddel wordt ingespoten, kunt u een warm gevoel ervaren. U kunt een rare smaak in uw mond krijgen of het gevoel hebben dat u plast. Dit is normaal en trekt binnen een paar minuten weg.
Overgevoeligheid voor contrastmiddel
Sommige mensen zijn overgevoelig voor bepaalde contrastmiddelen. Dit is meestal bekend uit eerder röntgenonderzoek. Als dit bij u bekend is, moet u dit melden bij het maken van de afspraak en voor het onderzoek.
In zeldzame gevallen komen lichamelijke reacties op het contrastmiddel voor zoals voorbijgaande huidreacties, jeuk en benauwdheid. Deze kunnen tot 48 uur na toediening van contrastmiddel optreden. Neem in het geval van een laattijdige reactie contact op met uw huisarts. Meld een reactie ook aan de afdeling Radiologie, zodat deze geregistreerd kan worden. Bij een volgend onderzoek met contrastmiddel moet u dan mogelijk een voorbereiding volgen. Indien dit voor u van toepassing is, wordt u hierover geïnformeerd door een medewerker van de BVT.
Nierfunctie
Het toegediende contrast wordt door de nieren uitgescheiden. Hiervoor is een goede nierfunctie noodzakelijk. Dit wordt via bloedafname bepaald en dient – voordat het onderzoek gepland wordt – bekend te zijn. Indien er een recente bepaling van de nierfunctie is (niet ouder dan drie maanden), dan is dit niet noodzakelijk.
Wanneer uw nierfunctie zich onder een bepaald niveau bevindt, beoordeelt de nefroloog of aanvullende beschermende maatregelen nodig zijn. Een medewerker van het ziekenhuis neemt dan contact met u op. Neem altijd uw medicijnkaart of medicijnen mee.
Verloop van de behandeling
Een verpleegkundige brengt u naar de afdeling Radiologie. Hier wordt u ontvangen door twee gespecialiseerd radiologisch laboranten die assisteren bij de behandeling. In de onderzoeksruimte wordt u gevraagd op de onderzoekstafel te gaan liggen. De laborant legt de verdere procedure uit.
De laboranten maken alles klaar voor de behandeling. De interventieradioloog voert de behandeling uit.
Uw liezen worden schoongemaakt met jodium. Als u allergisch bent voor jodium geef dit dan aan. U krijgt een steriel laken over u heen. Uw lies (of beide liezen, afhankelijk van de plaats van de myomen) wordt verdoofd en de slagader in de lies wordt aangeprikt (2). Vervolgens wordt er een buisje in het bloedvat gebracht waardoor er geen bloed uit kan, maar waar wel materiaal door naar binnen kan.
De interventieradioloog maakt foto’s met behulp van het contrastmiddel inzichtelijk te maken waar de bloedvaten liggen die de vleesboom/vleesbomen van bloed voorzien. Hierna probeert hij dit bloedvat te bereiken met een katheter (1).
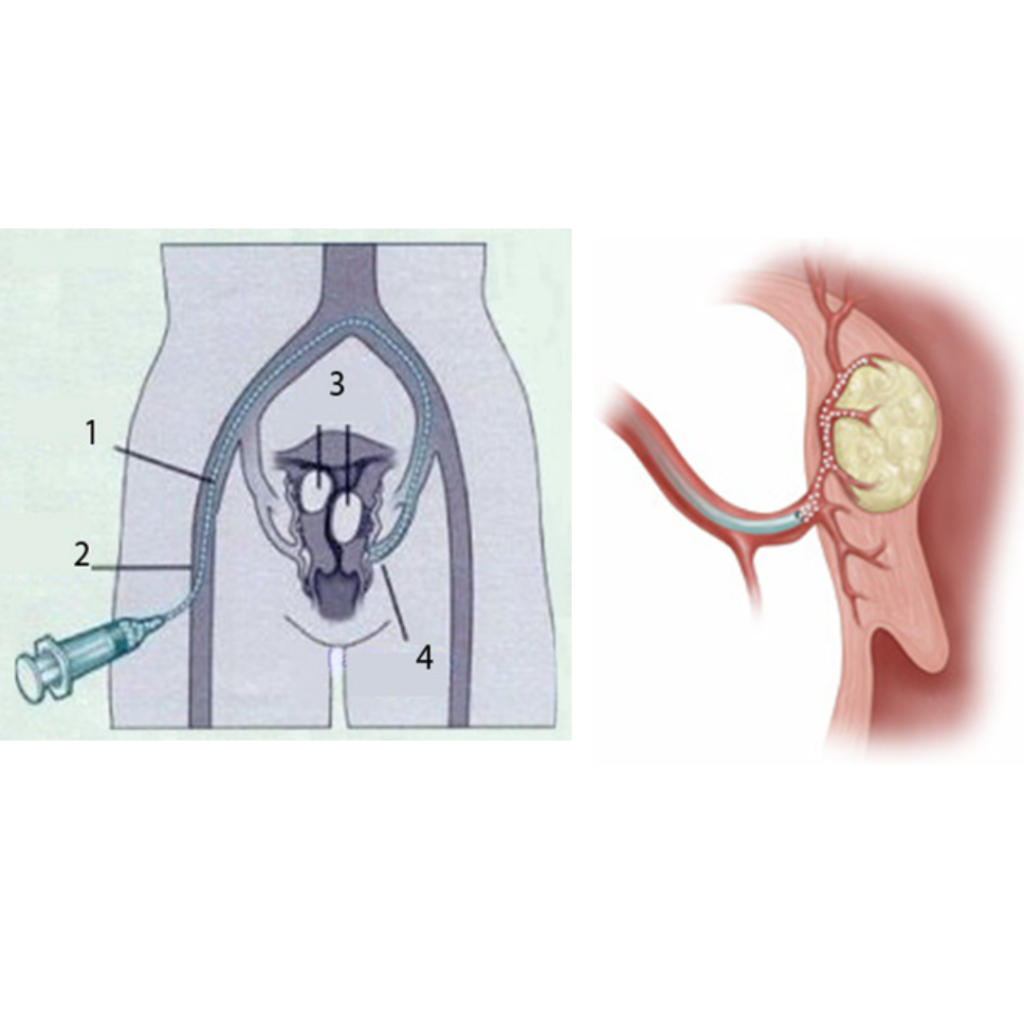
Als de katheter op de goede plek ligt (4), worden er kleine korreltjes in de slagaders naar de myomen gespoten. Ondertussen worden er foto’s gemaakt. Het spuiten van de korreltjes gaat door totdat het bloedvat dicht zit. Als de behandeling klaar is, verwijdert de radioloog het buisje dat in het bloedvat in de lies zit en drukt de prikplaats dicht. Op deze manier krijgt het gaatje in het bloedvat de kans om zich te sluiten. Tot slot wordt er een drukverband aangelegd om een nabloeding te voorkomen en gaat u terug naar de verpleegafdeling.
Na de behandeling
Na de behandeling wordt u opgehaald door de verpleegkundigen van de afdeling. De punctieplaats wordt gecontroleerd. Na de behandeling mag u weer eten en drinken. De eerste zes uur na de behandeling heeft u bedrust. De lengte van de opname na de behandeling hangt af van eventuele complicaties.
- Voorkom de eerste twee dagen zwaar tillen en persen.
- De volgende dag mag u de pleister verwijderen. Maak de huid schoon met milde zeep en water en droog voorzichtig af. Verschoon de pleister de eerste drie/vier dagen tot de huid genezen is.
Voor controle komt u naar de polikliniek van de gynaecoloog.
Pijnstilling
De eerste zeven uur na de behandeling kunnen (heftige) pijnklachten ontstaan. U kunt last krijgen van misselijkheid en koorts. Bespreek van tevoren met uw behandelend arts welke vorm van pijnstilling u gaat krijgen.
Uitslag van het onderzoek
De uitslag krijgt u van uw behandelend arts. Uw behandelend arts bespreekt het resultaat van het onderzoek verder met u.
Complicaties
Geen enkel onderzoek/behandeling is zonder risico’s. Zo kunnen er tijdens of na een embolisatie complicaties optreden zoals een allergische reactie op het contrastmiddel of kan blijken dat u overgevoelig bent voor jodium.
- Na het onderzoek kan een blauwe plek in de lies ontstaan. Dit trekt vanzelf weg.
- Ondanks het drukverband kan het gebeuren dat het gaatje in het bloedvat opengaat en er een bloeding in de lies optreedt. Hiervoor is behandeling nodig. Dit kan door langdurig afdrukken onder echocontrole of door inspuiten van een bloedstollend middel.
- Het komt zelden voor dat tijdens de embolisatie een bloedpropje in een ander bloedvat komt. De klachten die dan ontstaan verdwijnen meestal vanzelf.
- Een ontsteking van de baarmoeder komt zelden voor.
Contact
Heeft u na het lezen van deze folder nog vragen of ontstaan er na de behandeling onverhoopt problemen waarover u zich zorgen maakt, dan kunt u bellen naar de afdeling Radiologie via 088 125 43 60. Neem tenminste 24 uur voor de afspraak contact op met de het Opnameplein als u verhinderd bent (088 125 64 54).
Als u de afdeling niet kunt bereiken, kunt u bellen naar de Receptie van Adrz via 088 125 00 00.
