Binnenkort krijgt u een nieuwe heup in Adrz. Deze folder geeft informatie over heupartrose (slijtage). Daarnaast geven wij u informatie over de voorbereiding op de operatie, de operatie zelf en de nabehandeling. Het is goed om u te realiseren dat de situatie voor u anders kan zijn dan beschreven.
Diagnose
Heupslijtage (artrose)
Het heupgewricht is een kogelgewricht die de verbinding vormt tussen het bekken en het bovenbeen. Een kogelgewricht geeft veel bewegingsvrijheid zodat het been makkelijk in verschillende posities gebracht kan worden. Zowel kom als kop zijn bedekt met een gladde glijdingslaag: het kraakbeen.
Bij een beschadigde kraakbeenlaag spreken we van artrose. Een heupgewricht dat pijnlijk is vanwege artrose (slijtage) kan u erg beperken in uw dagelijks functioneren. Er treedt een pijnlijke gewrichtsspleetvernauwing op met aan de randen van het gewricht vaak abnormale botaangroei (osteofyten) waardoor de heup ook stram wordt.
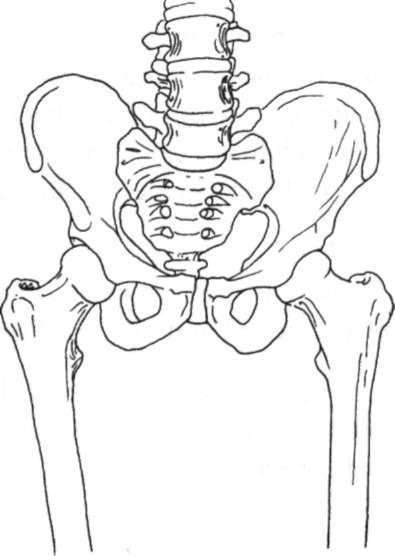
Afbeelding: bekken/heup
De belangrijkste oorzaak voor heupartrose is ouderdom van het gewricht. Daarnaast zijn er een paar andere oorzaken die kunnen leiden tot een vervroegde aantasting van het heupgewricht met artrose als gevolg.
Deze oorzaken zijn:
- Kraakbeenbeschadiging door een letsel (val/uit de kom schieten) van de heup;
- Een infectie van het heupgewricht;
- Ontsteking van het heupgewricht (bijvoorbeeld bij reumatische artritis, de ziekte van Bechterew);
- Aangeboren of verworven afwijkingen van het heupgewricht (bijv. de ziekte van Perthes, heupdysplasie);
- Kopnecrose, infarct van de heupkop door onvoldoende doorbloeding.
Het uiteindelijke gemeenschappelijke eindpunt van heupartrose is de aantasting van het kraakbeen van het heupgewricht wat voor een pijnlijk gewricht zorgt tijdens het dagelijks functioneren.
Klachten
De meest voorkomende klacht bij slijtage van het heupgewricht is pijn. Die pijn wordt meestal gevoeld in de lies, in de bilstreek of aan de zijkant van het heupgewricht. Soms trekt deze pijn door tot aan de knie. Naast de pijn neemt de beweeglijkheid van uw heupgewricht af en wordt dit stijf. Deze stijfheid kunt u met name merken bij het opstaan uit een stoel (startpijn), of een stijfheid van het heupgewricht in de ochtend na het ontwaken (ochtendstijfheid). Tevens kunt u merken dat bepaalde handelingen zoals het aantrekken van een schoen en sokken vanwege de bewegingsbeperking in uw heupgewricht moeilijker uit te voeren zijn. Als de slijtage toeneemt zullen de klachten die u ervaart ook toenemen. Dit hindert u tijdens uw dagelijkse activiteiten en kan u zelfs uit uw slaap houden.
Diagnose
Het stellen van de diagnose heupartrose begint bij het bespreken van uw klachtenpatroon en ziektegeschiedenis en het doen van lichamelijk onderzoek. Röntgenfoto’s zijn nodig om vast te stellen in welke mate het kraakbeen beschadigd is en om een mogelijke oorzaak vast te stellen. In de meeste gevallen zijn deze stappen voldoende om de diagnose ‘heupartrose’ te stellen. In specifieke situaties kan het voor uw behandelend arts noodzakelijk zijn om andere onderzoeken af te spreken om tot een goede diagnose te komen, zoals:
- MRI-scan
- Botscan
- Heupmarcaïnisatie (injecteren van een verdoving in het heupgewricht)
- Bloedonderzoek
Artrose kan helaas nog niet worden genezen, maar er bestaan gelukkig behandelingen om de klachten te verlichten of tijdelijk te doen afnemen. Dit kan bijvoorbeeld door het gebruik van ontstekingsremmers (bijvoorbeeld diclofenac, ibuprofen) of een loophulpmiddel.
Operatief kan besloten worden tot het plaatsen van een kunstheup (THP: totale heupprothese).
Het plaatsen van een kunstheup is een operatie die veelvuldig gedaan wordt en waarmee uw behandelend orthopedisch chirurg veel ervaring heeft. Bij voorkeur wordt een kunstheup geplaatst bij patiënten ouder dan 60 jaar. Het kan echter voorkomen dat mensen jonger dan 60 jaar worden geopereerd. Dit is afhankelijk van de ernst van de klachten en de mate van artrose en vindt na goed overleg tussen u als patiënt en uw behandelend orthopedisch chirurg plaats.
Heupprothese
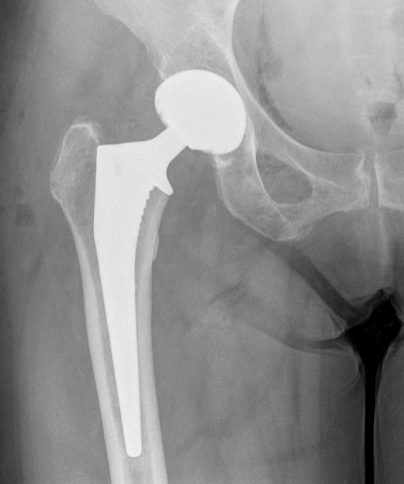
De totale heupprothese bestaat uit een steel met kopje in het dijbeen en een kom in het bekken. Er zijn twee methodes van fixaties:
Ongecementeerde prothese
In Adrz krijgt u in de meeste gevallen tot een leeftijd van 75 jaar een ongecementeerde heupprothese. De steel van deze heupprothese wordt bij de operatie klemvast in het bot gebracht waardoor de prothese direct na de operatie al belastbaar is. De prothese heeft een geribbeld oppervlak (coating) waar het bot in kan groeien zodat de prothese blijvend vast gaat zitten. De kom vervangt de eigen kom en is gemaakt van metaal met daarin een keramische of plastic bekleding. Het plastic dat gebruikt wordt (hoogmoleculair gewicht polyethyleen), is zo stevig en glad dat er heel weinig wrijving en slijtage optreedt.
Gecementeerde prothese
Bij patiënten vanaf 75 jaar wordt in de regel gekozen voor het vastzetten van de heupprothese middels het gebruik van botcement. Deze methode valt te verkiezen als het bot brozer is of als de vorm van de heup niet geschikt is voor een ongecementeerde prothese.
Er bestaat voor u als patiënt geen verschil in de nabehandeling bij beide methodes.
Voorbereiding op de operatie
Het besluit om een heupprothese te plaatsen, moeten u en uw orthopedisch chirurg gezamenlijk nemen en alleen nadat u zich goed geïnformeerd heeft over de ingreep. Als het besluit om te opereren eenmaal genomen is, zijn er verschillende dingen die gedaan moeten worden. U krijgt op de polikliniek een Persoonlijke Informatie Map (PIM) mee en twee afspraken.
Afspraak 1
Voor de opname in het ziekenhuis krijgt u een Pre-Operatieve Screening (POS). De vragenlijst uit uw informatiemap moet u ingevuld meebrengen. Op de POS-poli spreekt u een medewerker van het Apotheek Service Punt, die uw medicijngebruik heeft opgevraagd bij uw eigen apotheek en dat met u doorneemt. Hierna wordt u onderzocht door de anesthesioloog of de anesthesiemedewerker.
Soms volgt nog een verwijzing naar de internist, de longarts of de cardioloog. U krijgt een lichamelijke screening, bestaande uit een lichamelijk onderzoek, bloedonderzoek en zo nodig een hartfilmpje (ECG).
De operatie gebeurt onder plaatselijke verdoving (ruggenprik) of onder algehele narcose. Plaatselijke verdoving kan worden gecombineerd met een slaapmiddel (roesje), waardoor u weinig of niets van de operatie merkt.
De anesthesioloog bespreekt met u uw voorkeur. Uw medische conditie is bepalend voor planning van de ingreep in Vlissingen of in Goes. Aansluitend hieraan bezoekt u een medewerker van Bureau Opname die, wanneer u ‘goedgekeurd bent’, samen met u de operatiedatum plant. Indien er nog nader onderzoek noodzakelijk is, vindt de planning na afronding hiervan plaats en wordt u gebeld voor overleg over de operatiedatum.
Afspraak 2
Dit is een groepsvoorlichting die verzorgd wordt door een fysiotherapeut en een instructieverpleegkundige. De instructieverpleegkundige is een ervaren verpleegkundige met orthopedie als aandachtsgebied. In deze bijeenkomst krijgt u informatie over:
- Verdoving/pijnbestrijding
- Heupoperatie
- Het verblijf in het ziekenhuis en nazorgmogelijkheden
- Fysiotherapie
De voorlichtingsbijeenkomst wordt afgesloten met een vragenronde. Het is verstandig om al uw vragen voorafgaand aan deze afspraak op te schrijven en mee te nemen. Indien mogelijk is het beter om met zijn tweeën te komen, gezien de hoeveelheid informatie die u krijgt.
Opname
U wordt de dag van de operatie ’s ochtends opgenomen op de verpleegafdeling. Voor uw verblijf in het ziekenhuis is het verstandig naast toiletartikelen en nachtkleding ook makkelijk zittende kleding mee te nemen, vooral een ruime broek. Tevens zijn pantoffels en stevige maar niet al te strakke schoenen nodig. Ook krukken, een lange schoenlepel en een zogenaamde grijphand of ‘helping hand’ zijn handig om bij u te hebben. Deze kunt u lenen, huren of kopen bij de thuiszorgwinkel bij u in de buurt.
Operatie
Het heupgewricht kan op verschillende chirurgische manieren worden benaderd. In het Adrz maken we gebruik van de achterste (posterolaterale) benadering van de heup. Dat wil zeggen dat de huidsnede aan de zij/achterkant van de heup gemaakt wordt. Dit is wereldwijd de meest gebruikte benadering waarbij het heupgewricht het beste te overzien is en er nauwelijks spierschade optreedt. Een goed overzicht biedt de beste garantie voor een goede positionering van de componenten.
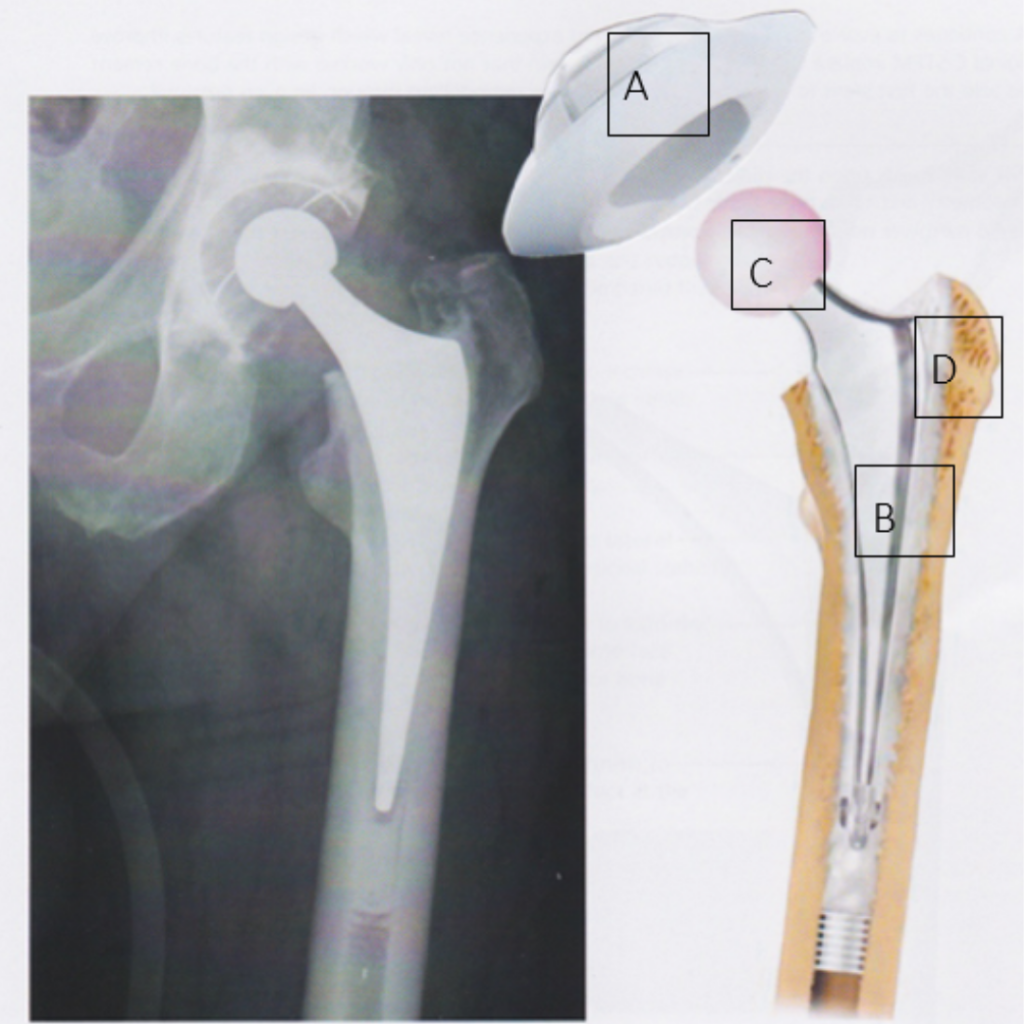
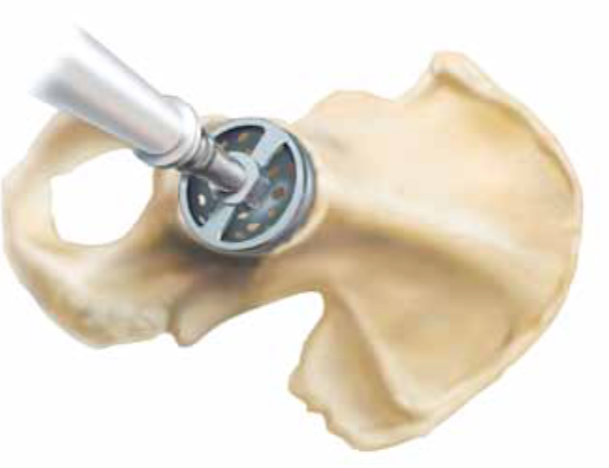
De orthopedische heupchirurgen van Adrz hebben allen een ruime ervaring met deze manier van opereren. Het litteken is per patiënt verschillend en is gemiddeld 10 tot 15 cm lang. Als het heupgewricht eenmaal open is, wordt de heup uit de kom gedraaid waarna de heupkop wordt afgezaagd. De kom wordt met speciale apparatuur op maat gefreesd voor de bekkencomponent [1].
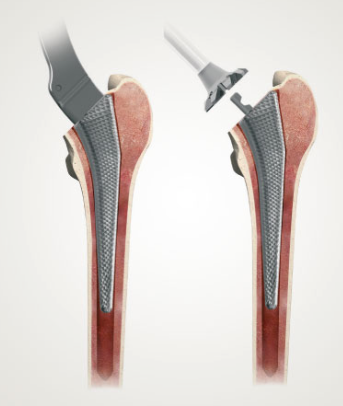
Nadat de kom voorbereid is, wordt bij de ongecementeerde heup de metalen kom klemvast ingeslagen in het bekken. Hierna wordt een keramiek (porselein) inlay in de metalen kom geplaatst. Met speciale raspen wordt vervolgens ruimte gemaakt in de mergholte van het bovenbeen [2]. Wanneer de grootte en vorm naar wens zijn, wordt de steel in het gemaakte kanaal ook klemvast ingebracht. Als laatste wordt een keramische kop op de steel geplaatst. Deze hebben verschillende lengtes om een goede stabiliteit te waarborgen.
Bij een gecementeerde heup zijn de stappen hetzelfde maar wordt gebruik gemaakt van botcement voor de fixatie van de componenten in het bot. Soms wordt bij het sluiten van de wond een wonddrain geplaatst. De wond wordt in lagen gesloten. De huid wordt dichtgemaakt met oplosbare hechtingen en daarna wordt de wond verbonden met een absorberende pleister en wordt u naar de uitslaapkamer gebracht.
Om de kans op infecties zo klein mogelijk te maken, krijgt u direct antibiotica toegediend tot 24 uur na de operatie. De gemiddelde operatieduur van het plaatsen van een kunstheup is ruim een uur. Indien de orthopedisch chirurg ervoor kiest om de kunstheup te fixeren met cement is de gemiddelde operatieduur ongeveer 75 minuten. De extra tijd is nodig om het cement, waarin de prothese wordt geplaatst, te laten uitharden.
Na de operatie
Na de operatie gaat u naar de uitslaapruimte (recovery), waar u intensieve bewaking en controle krijgt. Sommige patiënten zijn na de ingreep wat misselijk. Wanneer u dat overkomt, geeft u dat dan tijdig aan bij het personeel zodat er iets aan kunnen doen. Als u voldoende hersteld bent, gaat u naar de verpleegafdeling. U moet er rekening mee houden dat u enkele weken pijn kunt hebben, maar u krijgt hiertegen goede pijnstillers.
Rond de operatie krijgt u een infuus voor toediening van vocht. De verpleegkundige controleert regelmatig de hoeveelheid urine in uw blaas met een zogeheten bladderscan.
U krijgt na de operatie gedurende 4 weken een onderhuidse injectie Fraxiparine om trombose (stolselvorming in de bloedvaten) te voorkomen. Als u bloedverdunners via de trombosedienst krijgt, geldt dat u uw eigen tabletten kunt gebruiken. Dit wordt 1 à 2 dagen na de operatie herstart in overleg met uw arts. Daarnaast krijgen u in dit geval ook dagelijks een onderhuidse injectie (Fraxiparine) tot de bloedwaarden weer zoals gewenst zijn. Dit geeft de arts dan bij de trombosedienst aan.
Mobiliseren en leefregels
Op de dag van de ingreep zelf begint u in principe meteen al met revalideren samen met de fysiotherapeut en de verpleegkundige. De oefeningen worden in de loop van uw verblijf opgebouwd. In het begin leert u lopen met een looprekje, snel daarna met krukken. De fysiotherapeut laat zien wat de beste manier is om in en uit bed te stappen en hoe u het beste kunt gaan liggen, zitten, opstaan en traplopen.
Het is belangrijk om deze adviezen ter harte te nemen omdat zij de kans op eventuele complicaties kunnen verminderen. In overleg met de fysiotherapeut wordt gekeken met welke hulpmiddelen u het veiligst kunt mobiliseren en revalideren. U krijgt naast loopoefeningen het advies om uw enkel en knie te bewegen om de zwelling in het been te helpen verminderen. Uit onderzoek is gebleken dat een snel opgebouwde revalidatie (Fast Trackprogramma) de kans op complicaties vermindert.
Na de operatie wordt ter controle een röntgenfoto van de heup gemaakt en het bloedgehalte bepaald. Op de afdeling wordt ’s morgens vroeg visite gelopen door een orthopedisch chirurg (vaak niet degene waardoor u bent geopereerd) of door de physician assistant samen met een verpleegkundige.
Afhankelijk van het tijdstip van de ingreep en de vlotheid van herstel kunt u een à twee dagen na de operatie aan het einde van de middag met ontslag. Dit lijkt snel, maar de ervaring leert dat dit meestal goed kan. Daarbij is al voor de opname door de instructieverpleegkundige een inschatting gemaakt of aanvullende zorg nodig is. Eventueel is het mogelijk om tegen een beperkte eigen bijdrage nog enkele dagen te verblijven in een zorghotel.
Gemiddeld genomen kunnen patiënten zes weken na de operatie lopen zonder krukken/hulpmiddelen. Na ongeveer twee tot drie maanden kunnen patiënten weer fietsen en autorijden. U wordt geadviseerd te wachten met autorijden totdat u voldoende controle heeft over uw been om goed te kunnen reageren in noodsituaties. De fysiotherapie wordt zo nodig thuis voortgezet. Het duurt een half jaar tot een jaar voordat uw heupgewricht, het kapsel en de spieren volledig hersteld zijn.
Leefregels
U dient zich te houden aan de volgende leefregels:
- Ga bij voorkeur zitten op een hoge stoel met armleuningen.
- Was u bij voorkeur aan de wastafel. U mag zich douchen zonder pleister zodra de wond droog is. Wij raden u af om te baden in een ligbad.
- Ga niet met uw knieën over elkaar zitten.
- Bij het oprapen van voorwerpen van de grond kunt u gebruik maken van een ‘helpende hand’. Deze is verkrijgbaar bij een thuiszorgwinkel.
- Probeer te voorkomen dat u uw lichaam draait, terwijl uw gewicht op het geopereerde been rust. Bijvoorbeeld wanneer u plotseling wilt omkijken.
Wij adviseren u om de eerste zes weken na de operatie op uw rug te slapen. Na deze periode kunt u op de geopereerde zijde liggen. Mocht u op een andere zijde willen liggen dan adviseren wij u een kussen tussen de knieën te leggen. Gebruik bij het traplopen één kant van de trapleuning. Naar boven: eerst het gezonde been, dan het geopereerde been en de kruk op dezelfde trede zetten. Naar beneden: eerst de kruk, dan het geopereerde been en daarna het gezonde been ernaast zetten. Probeer uw loopafstand geleidelijk te vergroten.
Nabehandeling
Ontslag
Normaal gesproken kunt u een à twee dagen na de operatie naar huis. Het zelfstandig in en uit bed komen en traplopen zijn een vereiste. Er kan thuiszorg geregeld worden als blijkt dat u hiervoor in aanmerking komt en dit nodig is.
Voor sommige patiënten kan het noodzakelijk zijn om tijdelijk in een zorghotel te verblijven voor verdere revalidatie of voor hulp in de dagelijkse verzorging. Twee weken na de operatie heeft u een afspraak op poli voor wondcontrole, dit is meestal bij de physician assistant.
U krijgt vier weken één keer per dag onderhuidse injecties om bloedproppen in de bloedvaten (trombosebeen en/of longembolie) te voorkomen. Deze injecties kunt u zelf of door uw partner laten toedienen. Verder krijgt u bij het ontslag pijnstillers voorgeschreven. Het is belangrijk om te weten dat u ondanks de pijnstillers die u krijgt de eerste weken na de operatie wel degelijk pijn kunt voelen. Deze pijn moet echter wel draaglijk voor u zijn. U komt 12 weken na de operatie ter controle op de poli orthopedie.
Complicaties
Ondanks alle zorg die aan de operatie wordt besteed, zijn complicaties soms niet te voorkomen. We kunnen complicaties onderverdelen in algemene en specifieke complicaties. De kans op complicaties ligt rond de 1 tot 5%.
Algemene complicaties
- Nabloeding van de operatiewond;
- Ontstaan van een hematoom (bloeduitstorting);
- Om dit risico te verkleinen, krijgt u gedurende vier weken injecties met de bloedverdunner Fraxiparine om vorming van bloedstolsels in de bloedvaten tegen te gaan;
- Urineweg- en longweginfecties.
Specifieke complicaties
Infectie van de heupprothese of het gebied eromheen
Een infectie wordt veroorzaakt door bacteriën. Om deze kans te reduceren, wordt tijdens de operatie onder strikt steriele omstandigheden gewerkt en wordt vlak voor de operatie en de eerste dag daarna een antibioticum toegediend via het infuus. Mocht onverhoopt binnen zes weken toch een infectie ontstaan, dan wordt dit een ‘vroege infectie’ genoemd. U wordt dan opnieuw in het ziekenhuis opgenomen waarbij de wond in de operatiekamer open wordt gemaakt en de heupprothese grondig wordt gespoeld. Tevens worden tijdens deze operatie kweken afgenomen om te kijken welke bacteriën verantwoordelijk zijn voor de infectie. Het is daarom van belang om voor deze operatie geen antibiotica in te nemen om betrouwbare kweken te krijgen.
Als de infectie vroegtijdig wordt opgespoord en herkend, bestaat er een kans van ruim 85% dat na behandeling de kunstheup behouden kan worden. Indien een infectie langer dan zes weken na de operatie optreedt zonder eerdere wond- en genezingsstoornissen wordt dit een ‘late infectie’ genoemd. Een late infectie ontstaat vaak door een ontsteking elders in het lichaam die door de bloedbaan vervoerd wordt naar de heupprothese.
Indien de infectie niet goed onder controle te krijgen is, kan het noodzakelijk zijn om de prothese te verwijderen. Gelukkig komt dit zeer zelden voor.
Luxatie
De kop van de kunstheup schiet na een verkeerde beweging uit de kom. De kans hierop is de eerste drie maanden na de operatie het grootst. U dient zich daarom goed aan de bewegingsinstructies te houden en tijdens de revalidatie hier goed op te letten. Een luxatie gaat gepaard met heftige pijn waarbij u niet op het been kunt staan. Uw heupgewricht moet in het ziekenhuis in de kom worden gezet.
Beenlengteverschil
Het is mogelijk dat na de operatie een beenlengteverschil aanwezig is, meestal is er sprake van verlenging van het geopereerde been. Na drie maanden is dit pas goed te beoordelen, daarvoor is er door stramme spieren vaak gevoelsmatig een groter verschil dan er daadwerkelijk is. Soms kan het noodzakelijk zijn om tijdens de operatie het te opereren been iets te verlengen. Dit geeft de heup meer stabiliteit en zorgt voor minder luxaties zoals hiervoor is beschreven. Een beenlengteverschil van 1 tot 1,5 cm is goed met een aanpassing in de schoen te corrigeren.
Zenuwbeschadiging (verlamming van het been)
Er is een zeer kleine kans dat tijdens de operatie een zenuw uit uw bil uitgerekt of beschadigd wordt. Hierdoor kan een geheel of gedeeltelijk gevoelloos of verlamd onderbeen met een klapvoet ontstaan. Deze zenuwuitval is meestal van tijdelijke aard, uiterst zelden blijvend.
Vroegtijdige loslating van de heupprothese
De levensduur van een prothese is afhankelijk van verschillende factoren. De gemiddelde levensduur van een heupprothese is 15 tot 20 jaar. De overleving hangt af van eventuele complicaties na de operatie en de intensiteit van gebruik van de nieuwe heup. Bij jonge, actieve patiënten is de kans op vroegtijdige slijtage en loslating in het algemeen het grootst.
Deze patiënten hebben dan ook baat bij de door ons gebruikte, zeer slijtvaste keramiek op keramiek heupprothese. Afhankelijk van het probleem met uw kunstheup kan in overleg met de orthopedisch chirurg besloten worden om de kunstheup of delen daarvan te vervangen.
Kwaliteitscontrole en registratie LROI
De orthopeden van het Adrz hanteren een constante kwaliteitscontrole op de resultaten van de operatie via regelmatige poliklinische controles en onderzoek, het bijhouden van een implantatenregistratie, tevredenheidvragenlijsten (de zogenaamde Patiënt Reported Outcome Measures of PROMs) en een complicatieregistratie.
De implantaten- en complicatieregistratie worden transparant geregistreerd in een nationaal registernetwerk en zijn beschikbaar voor management en verzekeraars.
Contact
In de volgende gevallen dient u contact op te nemen:
- Als de wond langer dan 5 dagen blijft lekken of rood wordt;
- Als de wond dik wordt en/of meer pijn gaat doen;
- Als u niet meer op het been kunt staan, terwijl dit tevoren goed mogelijk was;
- Als u koorts krijgt (> 38,5°);
- Bij verdenking trombosebeen: een dikke gespannen pijnlijke kuit;
- Als u na een ruggenprik hoofdpijn heeft die toeneemt bij het staan/zitten en afneemt als u gaat liggen.
De kans op infectie blijft, ook in de toekomst, bestaan. U moet bij een infectie elders in het lichaam uw behandelend (tand)arts van tevoren inlichten dat u een kunstheup heeft. Uw behandelend (tand)arts is dan in staat om in te schatten of het noodzakelijk is om direct voor en direct na de behandeling antibiotica te geven. U krijgt deze antibiotica om de kunstheup te beschermen tegen een mogelijke infectie via de bloedbaan. Neemt u bij twijfel contact op met de poli orthopedie van het Adrz, zodat wij u van informatie kunnen voorzien.
Tijdens kantooruren kunt u het algemene nummer bellen: 088 125 00 00
Buiten kantooruren kunt u bellen met de afdeling Spoedeisende Hulp, bereikbaar op telefoonnummer: 088 125 42 50. Voor meer informatie kunt u onze website raadplegen: www.adrz.nl/orthopedie/.
Adviezen voor de eerste weken na een nieuwe heup
Heupregels
Na een totale heupprothese zijn er een aantal belangrijke regels om rekening mee te houden.
Buig uw heup niet geforceerd voorbij de 90°.
Draai de voet van uw geopereerde been nooit naar binnen.

Kruis uw benen niet.

Steun niet op uw geopereerde been tijdens het draaien.
Overbelast uw heup niet:
- Voorkom overgewicht.
- Til geen zware dingen.
Lopen
U mag onmiddellijk na de operatie 100% op uw geopereerde been steunen, tenzij uw arts anders met u afspreekt. De eerste zes weken loopt u vaak nog met twee krukken. Na zes weken kunt u weer goed lopen, maar een volledige genezing kan vier tot zes maanden duren. Neem voorzorgen om ongelukjes te voorkomen door:
- stevige schoenen te dragen, geen instappers;
- voorzichtig te zijn in de buurt van huisdieren en kleine kinderen;
- geen voorwerpen te laten slingeren;
- losliggende kabels en matjes te verwijderen;
- goede verlichting en een leuning bij de trap;
- een antislipmat in douche of bad te leggen;
- niet onnodig naar buiten te gaan als het vriest en/of sneeuwt.
Draai nooit plotseling om! U doet dit het beste beheerst, uw benen en romp bewegen samen.
Zitten
Als u gaat zitten of opstaat doet u dit het beste met beide knieën en voeten naast elkaar. Net na de operatie zet u uw geopereerde been iets naar voren.
- Zitten doet u het best op een gewone stoel, liefst met armleuningen.
- Ga niet op een lage stoel of in een laag bed zitten/liggen. U kunt uw bed verhogen door blokken onder de poten te zetten.
- Ga niet zitten met naar binnen gedraaide benen (X-benen).
- Kruis uw benen niet.
- Buig niet te ver voorover bij het opstaan.
Net na de operatie wordt het geopereerde benen wat vooruit geplaatst om diepe buiging van de heup te vermijden. Ga niet zitten met naar binnen draaiende benen ( X-benen).


Ga nooit al draaiend zitten.

Knielen en hurken
Wat u wel mag is knielen en op de hielen gaan zitten. Op deze manier kunt u na ongeveer drie maanden in de tuin werken of een andere activiteit dicht bij de grond uitvoeren.

Trappen op- en afstappen
Zet bij het opstappen van de trap eerst het niet-geopereerde been neer, daarna het andere been en de kruk bijzetten.
Zet bij het afstappen van de trap eerst het geopereerde been en de kruk neer, daarna het andere been bijzetten.

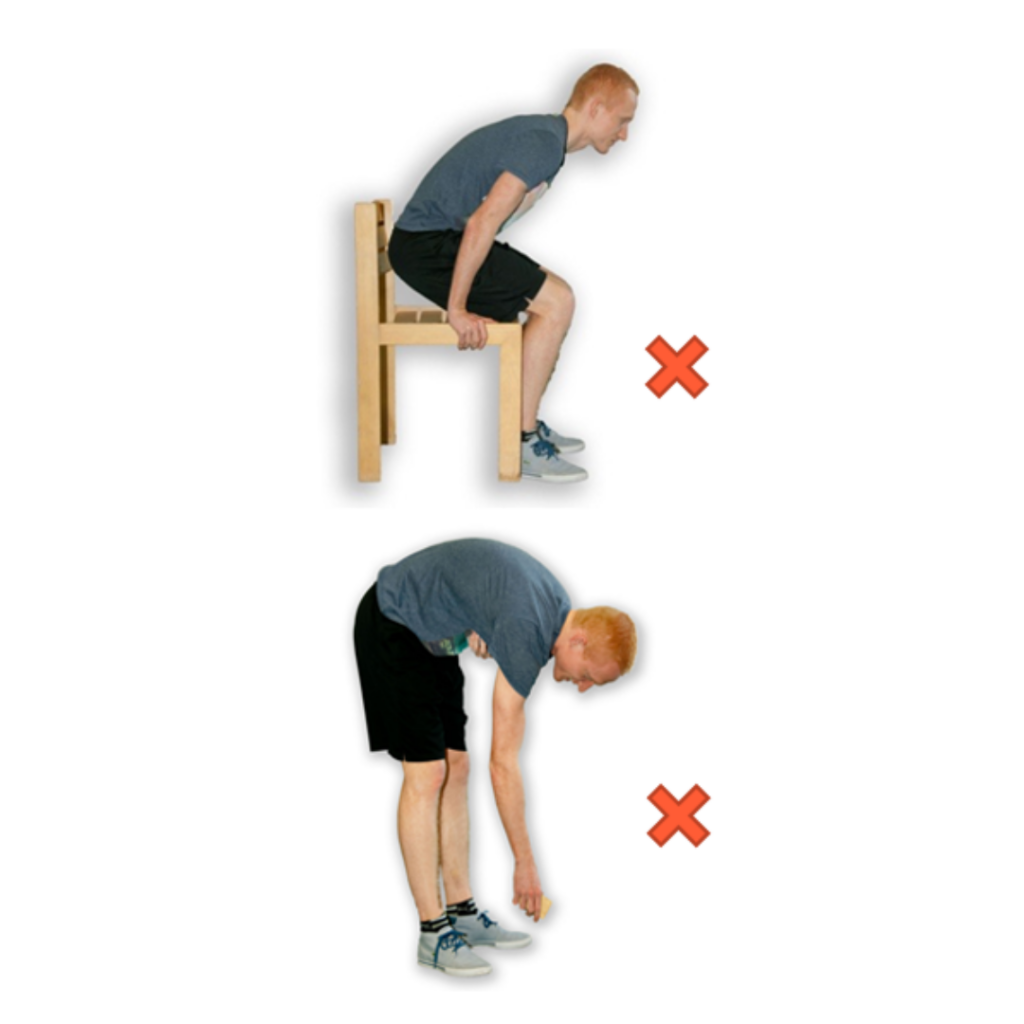
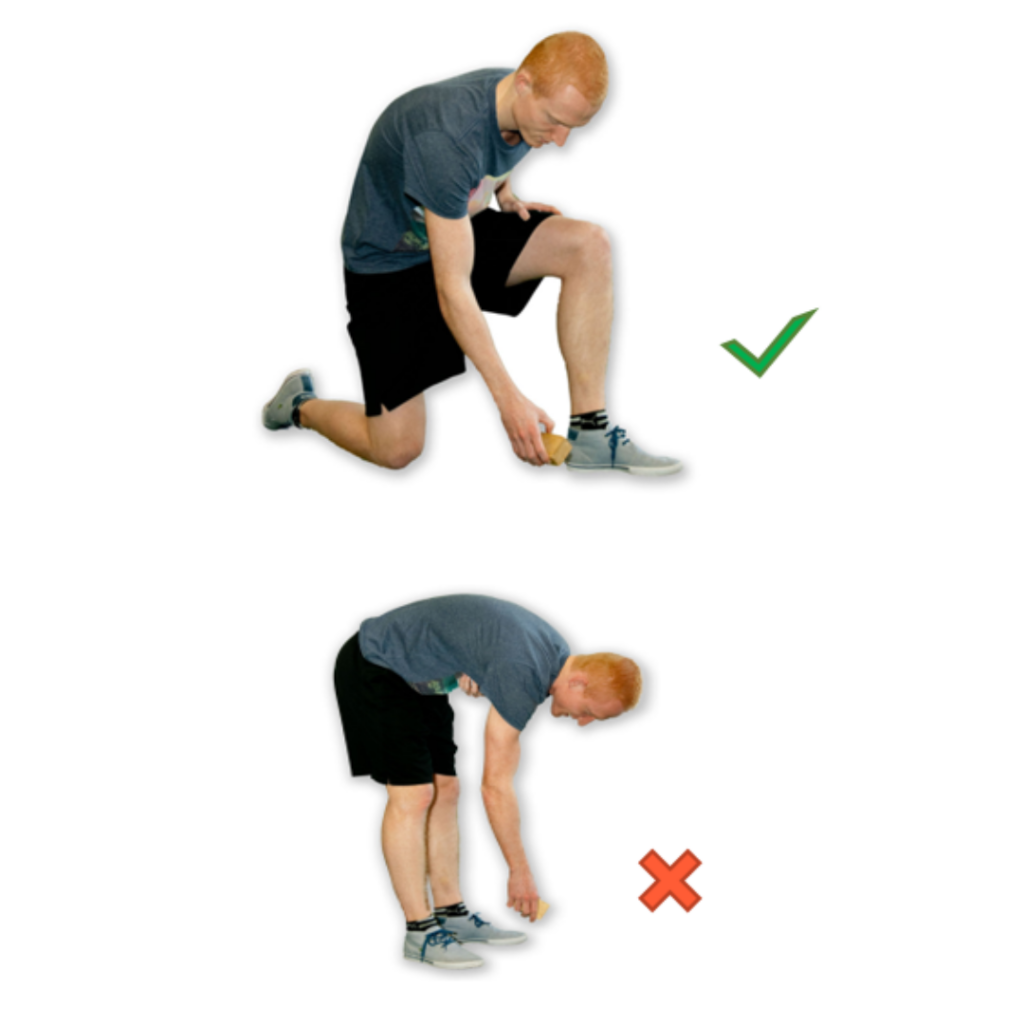
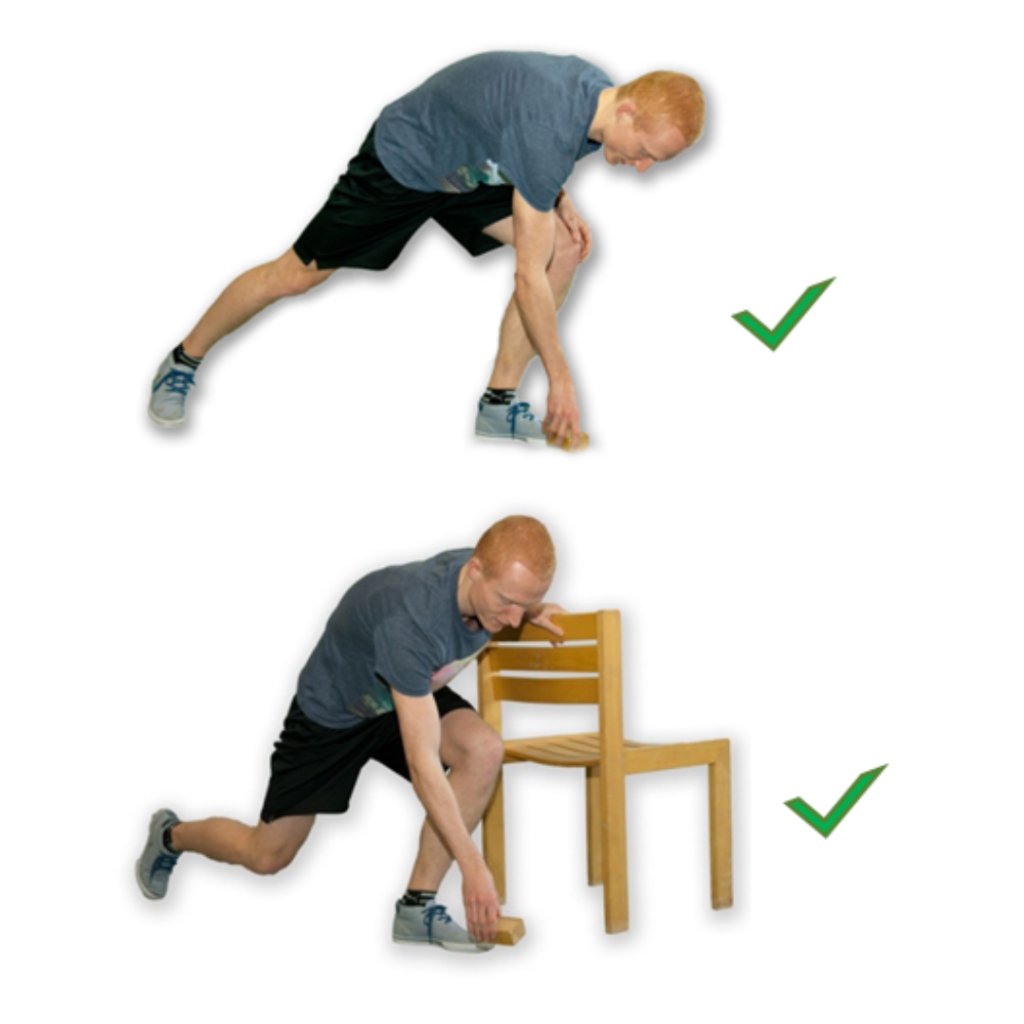
Voorwerpen oprapen
Als u diep voorover buigt en tegelijkertijd uw geopereerde been wat naar achteren plaats dan doet u deze beweging op de juiste manier; hierdoor komt de steun volledig op het andere been. U kunt ook eerst op de juiste wijze knielen of hurken en zo het voorwerp oprapen. Zorg ervoor dat u niet te diep voorover buigt (meer dan 90° is niet goed) bij het oprapen van voorwerpen.
Slapen
- Uw bed mag niet te laag zijn.
- Na de ingreep slaapt u de eerste zes weken op uw rug of met een kussen tussen uw benen.
U kunt op uw niet-geopereerde zijde liggen als u tussen beide knieën een stevig en dik kussen plaatst. Als u op de geopereerde zijde ligt hoeft u geen kussen te gebruiken. U mag op uw buik slapen als u dit prettig vindt.

Het aandoen van kousen en schoenen is niet zo eenvoudig vlak na de ingreep omdat u hierbij makkelijk teveel vooroverbuigt. De beste methode is om uw veters vanuit een goede zithouding vast te knopen. Plaats uw niet geopereerde been vooruit en leg de te knopen schoen ter hoogte van deze knie. Uiteraard kunt u zich ook door iemand laten helpen of kunt u een eenvoudig hulpmiddel gebruiken zoals een lange schoenlepel. Er zijn ook schoenen zonder veters of met rekbare veters.
Zo mag het niet:

Zo mag het wel:

In- en uit stappen auto
Tijdens de eerste zes weken mag u geen auto besturen en alleen als passagier meerijden.
- Vermijd te diepe autostoelen;
- Bij het instappen van de auto:
- Zet u de stoel zo ver mogelijk achteruit;
- Gaat u met twee benen samen zitten;
- Draait u uw benen gepaard de auto in.
Bij het uitstappen van de auto:
- Haalt u twee benen tegelijk uit de auto.
- Staat u recht met uw benen samen.
Veelgestelde vragen
U krijgt een heupprothese, een ingreep waarover vaak veel vragen bestaan. Onze orthopeden hebben daarom een aantal veel voorkomende vragen en antwoorden opgenomen in deze brochure om u beter te informeren en eventuele zorgen te kunnen wegnemen. De vragen zijn opgedeeld in twee categorieën: traject voorafgaand aan de operatie en traject na de operatie. Vervolgens gaan we in op veel voorkomende zorgen van mensen op korte en lange termijn na de operatie.
Sommige aspecten zijn normaal na een heupprothese, deze kunnen echter door u als zorgwekkend worden ervaren tenzij u hierover bent ingelicht. Geregeld voorkomend, maar niet zorgwekkend is: enige startpijn in de lies na een tijdje zitten of stilstaan. Dit komt door het veranderen van het heupgewricht en neemt gedurende de revalidatie af.
Vragen voorafgaand aan de operatie
Wat is de kans op een goed resultaat na het plaatsen van een totale heupprothese?
Na een jaar zegt tot ongeveer 90% van alle patiënten ‘ja’ op de volgende drie vragen:
- Bent u blij dat u de operatie heeft ondergaan?
- Heeft de operatie aan uw verwachtingen voldaan?
- Zou u nogmaals deze operatie ondergaan?
Een kunstgewricht in de heup is doorgaans een dankbare ingreep, maar het herstel is van veel factoren afhankelijk. Het belangrijkste is natuurlijk dat de pijn van voor de operatie verdwijnt, maar bijvoorbeeld ook dat de heup goed beweegt. Voor een goed herstel van de beweeglijkheid van uw heup is uw actieve inzet van groot belang. Het is heel belangrijk om uw meegekregen oefeningen en leefregels goed op te volgen.
Hoe lang duurt het herstel?
Iedereen revalideert in zijn of haar eigen tempo. Wij adviseren het afbouwen van het gebruik van krukken dan ook in overleg met uw fysiotherapeut te doen. De meeste mensen gebruiken ongeveer vier tot zes weken krukken om de wat langere afstanden te lopen. Hierna, of na overleg met uw fysiotherapeut al eerder, kunt u het gebruik van de krukken afbouwen. Na ongeveer drie maanden lopen de meeste mensen zonder hulpmiddelen. Belangrijk om u te beseffen dat dit een geleidelijk proces is, het kan bij sommige mensen langer duren. Herstel kost echter doorgaans ook gewoon tijd (bij sommige tot een jaar na de operatie) en kan met betere en mindere perioden gepaard gaan. U moet ‘aan het kunstgewricht wennen en het kunstgewricht aan u’. Belangrijke voorwaarde is dat u zich hier mentaal op instelt. Houd rekening met een intensieve periode waarin u energie moet steken in uw eigen herstel (oefeningen uitvoeren).
Kan ik met ontslag naar huis of naar een zorghotel?
Wij bespreken uitgebreid welke mogelijkheden het beste zijn voor uw herstel. De instructieverpleegkundige op de polikliniek bespreekt met u onder andere uw thuissituatie (alleenstaand, gezonde partner, inwonende kinderen en dergelijke). Naast uw algehele gezondheid is dit in hoofdzaak bepalend voor de ontslagmogelijkheden na de operatie. Hoe snel het herstel na het plaatsen van een prothese is, kunnen we niet voorspellen. Daarom is het mogelijk dat we het definitieve ontslagtraject pas met u kunnen bespreken tijdens uw opname in het ziekenhuis. De meeste mensen zijn in staat om twee dagen na de operatie met ontslag te gaan uit het ziekenhuis.
De mogelijkheden bij Adrz zijn dan de volgende:
- Meestal ontslag naar eigen huis of dat van een familielid, met of zonder thuiszorg.
- Eventueel ontslag naar een zorghotel. Na deze dagen volgt ontslag naar eigen huis of dat van een familielid, met of zonder thuiszorg.
- Sommige patiënten kunnen (nog) niet naar huis maar komen in aanmerking voor een tijdelijke reactiveringsplek in een verpleeghuis. Dit kan op indicatie van de transferverpleegkundige worden aangevraagd.
Wanneer kan ik weer autorijden?
Zodra u niet meer afhankelijk bent van verdovende medicijnen (morfineachtige pijnstillers) en voldoende controle heeft over uw geopereerde been mag u weer autorijden. Dit is meestal het geval als u zonder hulpmiddelen een trap op en af kunt lopen. Het blijft uw eigen verantwoordelijkheid.
Wanneer kan ik weer reizen?
U mag reizen zo gauw u denkt dit aan te kunnen. Het is aanbevolen om minimaal één keer per uur te rekken of te lopen tijdens lange reizen. Dit is belangrijk om de kans op trombose te verkleinen.
Wanneer kan ik weer aan het werk?
Dit hangt af van uw beroep. Doet u veel/weinig fysiek werk, heeft u de mogelijkheid tot afwisselen met zitten en lopen. Uw bedrijfsarts besluit dit doorgaans samen met u. Over het algemeen kunt u na ongeveer vier weken weer aan het werk indien u vooral zittend werk doet. Als u intensiever werk doet kan het tot drie maanden duren voordat u weer volledig inzetbaar bent. Bij sommige mensen kan het korter maar ook langer duren.
Welke activiteiten zijn toegestaan na de operatie?
U kunt de meeste activiteiten hervatten zo gauw u denkt dit aan te kunnen en in overleg met uw fysiotherapeut. Sommige activiteiten dragen bij aan het herstel van uw heup, bijvoorbeeld zwemmen en fietsen. Hardlopen en springen, zoals bij tennis, voetbal, volleybal en squash, zijn activiteiten waarbij uw heupen veel klappen/schokken te verduren krijgen. Het advies is deze activiteiten niet (meer) te doen. Het is en blijft een kunstgewricht. Ook al heeft u misschien geen pijn meer bij het uitvoeren van eerdergenoemde activiteiten er bestaat een risico dat dit kan leiden tot schade van de prothese met gevolgen voor de langere termijn. U kunt uw prothese vergelijken met een auto: rijdt u regelmatig 200 km/u dan slijt de motor eerder waardoor u vroegtijdig in aanmerking komt voor een revisie(herstel) operatie. Houdt u zich aan de adviessnelheid dan slijt de motor minder snel en kunt u langer genieten van uw prothese.
Hoe zwaar weegt een totale heupprothese?
Het gewicht van een totale heupprothese is ongeveer 250 tot 350 gram.
Hoe lang gaat een totale heupprothese mee?
Elk kunstgewricht slijt, net zoals de banden van een auto. Bij een prothese uit zich dit uiteindelijk meestal in loslating van de prothese of slijtage van de binnenbekleding van de prothese. Wanneer en of dit optreedt, verschilt echter van persoon tot persoon en is van meerdere factoren afhankelijk.
Zo slijt een kunstgewricht relatief sneller wanneer u deze intensiever belast. Ieder jaar na de operatie is er rond 0,5% kans dat u een nieuwe operatie nodig heeft. Zo functioneert een heupprothese na tien tot vijftien jaar bij nog ongeveer 90-95% van de mensen, zonder een nieuwe operatie. Er bestaat echter altijd een kans dat een prothese eerder klachten gaat geven en een nieuwe operatie nodig is.
Kan de heupprothese worden vervangen?
Een versleten of losgeraakte heupprothese kan worden vervangen. Theoretisch zelfs meerdere keren. De risico’s van de operatie worden echter elke keer groter en het resultaat minder.
Bestaat er een leeftijdsgrens voor het plaatsen van een heupprothese?
De gemiddelde leeftijd van patiënten die een heupprothese krijgen, ligt rond de 65 jaar. Er is geen echte minimum- of maximumleeftijd. Wel wordt geprobeerd bij jonge mensen het plaatsen van een prothese zo lang mogelijk uit te stellen. Jonge mensen zijn vaak actiever en hebben andere dagelijkse activiteiten. Dit zorgt voor een ander belastingniveau waardoor de prothese onderhevig is aan meer slijtage en een herstel(revisie)operatie eerder nodig is.
Vragen na de operatie
Hoe gaat het mijn wondverzorging in de thuissituatie? Hoe lang moet de wond worden verbonden? Wanneer worden mijn hechtingen verwijderd?
Wondverband is vereist totdat de wond droog is. Beperk het verwisselen van het wondverband/pleister in deze periode. U mag de pleister wisselen op de vijfde dag na de operatie.
De hechtingen zijn doorgaans oplosbaar. Zoals gezegd dienen ongeveer veertien dagen na de operatie de eventueel uitstekende knoopjes te worden verwijderd. Soms verwijderen we zelf uw hechtingen op de polikliniek orthopedie. Dit wordt bepaald door het medisch team en de afspraak maken we samen met u. Indien u thuis de wond zelf verbindt, dient u zich aan onderstaande hygiëne maatregelen te houden:
- Voor en na de wondverzorging wast u uw handen;
- Verwijdert u het verband en gooit u dit direct in de afvalzak;
- Mag u de wond en de omgeving eromheen thuis schoonmaken met kraanwater en steriele gazen;
- Let u er bij het verbinden op dat er voldoende bewegingsruimte is.
Wanneer mag de wond nat worden, zoals tijdens douchen?
U mag in principe twee tot drie dagen na de operatie weer douchen op voorwaarde dat de wond droog is. Laat de pleister, als deze goed vastzit en niet verzadigd is, wel zitten tijdens het douchen. Als de wond toch nat wordt, laat deze dan drogen aan de lucht. Het is niet toegestaan een bad te nemen in de eerste veertien dagen. Eerst moet de wond goed genezen zijn (zonder lekkage).
Wanneer mag ik de wond helemaal onderdompelen, zoals in bad of zwembad?
Is de wond compleet genezen dan mag de heup ondergedompeld worden. Dit is vaak drie tot vier dagen na het verwijderen van de hechtingen.
Hoe lang heb ik pijnmedicatie nodig?
Het is niet ongebruikelijk om gedurende enkele weken pijnstillers te gebruiken. In eerste instantie is het vaak noodzakelijk om morfine(achtige) tabletten in te nemen. Na een maand hebben de meeste mensen genoeg aan paracetamol met zo nodig een ontstekingsremmer. Volg de adviezen die u van uw orthopeed meekrijgt.
Hoe lang moet ik bloedverdunners gebruiken?
Gedurende vier weken krijgt u spuitjes (Fraxiparine®) tegen trombose (opstopping van een bloedvat in uw lichaam, zoals trombosebeen of longembolie). Wanneer u vanwege medische redenen Sintrom (acenocoumarol) of fenprocoumon (Marcoumar) gebruikt, is Fraxiparine alleen kortdurend nodig. De trombosedienst regelt dit verder met u. Dit geldt ook voor NOAC’s (nieuwe orale anticoagulantia).
Kan ik alcohol drinken tijdens de revalidatie?
Wanneer u morfine(achtige) tabletten gebruikt, moet u alcohol vermijden. Verder staat het u vrij om met mate alcohol te drinken.
Ik heb in de krant verontrustende berichten gelezen over een nieuw type heupprothese. Hoe weet ik of ik die niet krijg?
Enige tijd geleden heeft er in de krant een verhaallijn gestaan rondom de ‘sportheup’ of metaal op metaal heupprothese. Het idee achter dit type heupprothese was dat deze prothese minder slijtage zou hebben, vooral bij jonge mensen. Uit onderzoek is echter gebleken dat er mogelijk risico’s aan dit type heupprothese zitten. Volgens afspraken, waaraan alle orthopedische chirurgen zich moeten houden, mag dit type heupprothese alleen maar in het kader van wetenschappelijk onderzoek worden gebruikt. Voordat dit gebeurt, moet aan u toestemming worden gevraagd of u wilt deelnemen aan dit soort onderzoek. Binnen Adrz gebruiken we een type heupprothese dat door onze landelijke vereniging van orthopedische chirurgen (NOV) beschouwd wordt als een van de beste heupprotheses.
Ik heb gehoord dat mijn been na een heupprothese langer kan worden, moet ik mijn schoenen laten aanpassen na de operatie?
Het is mogelijk dat u na de operatie een klein beenlengteverschil heeft met uw niet geopereerde been. Tijdens de operatie streeft uw orthopedisch chirurg ernaar om beide benen even lang te laten zijn na het inbrengen van uw nieuwe heup. Soms is het echter noodzakelijk om het been enkele millimeters tot een centimeter te verlengen om zo een situatie te creëren waardoor uw heup mooi beweegt en netjes in de kom blijft zitten. Het kan zijn dat u na de operatie opnieuw moet wennen aan de lengte van uw been. Het is echter meestal zo dat na verloop van tijd het lichaam zich aanpast aan de nieuwe situatie zonder dat u daar hinder van ondervindt. Is er een situatie ontstaan waardoor er een beenlengteverschil is van meer dan 1 centimeter dan is het soms noodzakelijk een inlegzool te gebruiken. Uw orthopedisch chirurg bespreekt dit dan tijdens de controle. Het is overigens zo dat het grootste gedeelte van de Nederlandse bevolking een beenlengteverschil heeft. De meesten ondervinden geen klachten.
Kan ik de trap op en af lopen?
Ja. Met de fysiotherapeut wordt tijdens de opname het traplopen geoefend. Dit is een (fysiotherapeutische) voorwaarde voor ontslag. Zeker indien dit voor u essentieel is wanneer u trappen moet lopen in uw huis. In eerste instantie loopt u trede voor trede. Trap op met het niet geopereerde been eerst. Ga de trap af met uw geopereerde been eerst. Als uw kracht en bewegelijkheid toenemen, bent u vaak na een tot twee maanden in staat om ‘normaal’ trap te lopen. Het kan echter zijn dat traplopen moeilijk(er) blijft met een heupprothese.
Heb ik fysiotherapie nodig?
Ja. De fysiotherapeut speelt een belangrijke rol tijdens het herstel, vooral in de eerste weken na de operatie. U moet echter zelf energie steken in uw herstel. Een fysiotherapeut kan u hierin slechts begeleiden. Kort na de operatie helpt de fysiotherapeut u met oefenen. Tevens krijgt u uitleg welke bewegingen u niet moet doen om ervoor te zorgen dat er geen complicaties (luxatie, ofwel het uit de kom schieten van de heupprothese) optreden na de operatie.
Eenmaal thuis komt, indien nodig, meerdere keren per week een fysiotherapeut langs om u te begeleiden bij de oefeningen. Er wordt uitgelegd welke oefeningen u dagelijks moet doen, ook zonder begeleiding van de fysiotherapeut. Deze oefeningen krijgt u op papier. Als toevoeging op de oefeningen is het goed om te zwemmen en te fietsen op een hometrainer. Deze oefeningen kunt u natuurlijk blijven doen zonder begeleiding van de fysiotherapeut.
Wanneer kan ik weer seks hebben?
Zo gauw u dit denkt aan te kunnen. Let hierbij wel op de houding van uw been. De knie niet verder dan 90 graden richting de neus brengen.
‘Zorgen’ kort na de operatie
Ik voel me neerslachtig, is dit normaal?
Het is niet ongewoon dat u zich neerslachtig voelt na de operatie. Dit kan van een aantal factoren afhangen, zoals pijn, verminderde mobiliteit, verhoogde afhankelijkheid van anderen en bijwerkingen van medicijnen. Dit maakt u ook mentaal kwetsbaarder. Traumatische gebeurtenissen uit het verleden kunnen hierdoor sterker naar voren komen. Normaal gesproken verdwijnen deze gevoelens vanzelf als u uw normale leven weer oppakt. Als deze gevoelens blijven, is het belangrijk dat u hulp zoekt. Bijvoorbeeld via uw huisarts.
Ik heb last van slapeloosheid. Is dit normaal? En wat kan ik eraan doen?
Bij een heupprothese speelt slaaphouding een tijdelijke rol. Om de kans op een complicatie (luxatie, ofwel het uit de kom schieten van de heupprothese) zo klein mogelijk te laten zijn, adviseren wij u om gedurende zes tot acht weken alleen op uw rug te slapen. Na de poliklinische controle bij uw specialist bespreekt deze met u of u weer op uw zij mag liggen. Dit is bij voorkeur uw geopereerde zijde. Mocht u op uw niet geopereerde zijde willen liggen dan adviseren wij u om een kussen tussen uw knieën te gebruiken tot drie maanden na de operatie. Als dit voor problemen in het dagelijks leven zorgt, is het belangrijk dat u hulp zoekt, bijvoorbeeld via uw huisarts.
Ik heb last van obstipatie, een moeizame stoelgang. Wat moet ik doen?
Obstipatie is een vaak voorkomende klacht na operatie. Dit wordt veroorzaakt door een aantal factoren en wordt verergerd door morfine(achtige) tabletten. Meer bewegen, drinken en vezels eten kunnen helpen. Mocht u vijf tot zeven dagen na de operatie nog geen stoelgang hebben gehad, neem dan contact op met uw huisarts of eventueel de verpleegkundig specialist van ons ziekenhuis voor middelen om de stoelgang te helpen (laxeermiddelen).
‘Zorgen’ en vragen op de lange termijn na de operatie
Welke beweeglijkheid of functie mag ik verwachten na zes weken? En na een jaar?
De beweeglijkheid verschilt van patiënt tot patiënt en hangt af van verschillende individuele factoren. Zo bepaalt bijvoorbeeld de beweeglijkheid voor de operatie wat u na de operatie kunt halen. De fysiotherapeut oefent voorzichtig met u de buiging en de strekking van uw heup. Gedurende het herstel merkt u dat de bewegingen makkelijker zullen gaan.
Kan ik door metaaldetectiepoortjes op het vliegveld? Heb ik een doktersbrief nodig?
Waarschijnlijk gaat het alarm af als u door een metaaldetectiepoort gaat. Wees assertief en informeer de beambte dat u een heupprothese hebt. Draag gemakkelijke kleding zodat u eenvoudig het litteken kunt laten zien. Een brief van de dokter over de heupprothese is tegenwoordig niet meer noodzakelijk/ vereist. Op de polikliniek kunt u desondanks een kaartje krijgen met een verklaring dat u een prothese heeft.
Moet ik antibiotica nemen als ik een tandheelkundige ingreep moet ondergaan?
Overleg met uw tandarts of uw orthopeed indien u een tandheelkundige ingreep dient te ondergaan. Bij een normale routinecontrole is dit niet van toepassing.
Ik heb begrepen dat een nieuwe heup uit de kom kan gaan. Hoe lang blijft dat risico bestaan en wat kan ik eraan doen om dat te voorkomen?
Het klopt dat een kunstheup uit de kom kan gaan na de operatie. Tijdens de operatie controleert uw orthopedisch chirurg of uw heup stabiel is. Ondanks deze controle blijft de kans op een luxatie (uit de kom gaan) van de heupprothese aanwezig. Na de operatie krijgt u op de verpleegafdeling een formulier met leef instructies uitgedeeld en adviezen om de kans op een luxatie zo klein mogelijk te houden. Naarmate het kapsel en de spieren rondom uw heupgewricht zich herstellen neemt de kans op een luxatie af. Ongeveer drie maanden na de operatie is dit herstel volledig en is de kans op een luxatie gering. U dient echter altijd met diepe buigingen of bij diep bukken rekening te houden met uw nieuwe heup.
Kan ik na de operatie weer skiën?
Skiën is een risicosport. Dit komt niet door het skiën zelf, maar vooral door de kans op een serieuze val of botsing. Het gevolg kan bijvoorbeeld een breuk rond de heupprothese zijn of dat uw heup uit de kom schiet tijdens de val of bij een onverwachte beweging. Het is dus de vraag of het verstandig is een dergelijk risico te willen lopen. Mocht u toch besluiten te skiën, wees dan bewust van de risico’s. Ski onder goede omstandigheden en vermijd zwarte pistes.
Mag ik naar de sauna met een heupprothese? En wanneer?
Ja, op voorwaarde dat de wond geheel genezen is.
Hoe vaak moet ik voor controle komen na de heupprothese?
Twee weken na de operatie heeft u een afspraak op poli voor wondcontrole, dit is meestal bij de physician assistant. De standaard poliklinische controles vinden plaats ongeveer 12 weken na de operatie en vervolgens een jaar, vijf jaar en tien jaar na de operatie. Het doel hiervan is de fixatie van de prothese op de röntgenfoto te controleren. Doorgaans ziet u een van onze speciaal opgeleide Physician Assistants (PA’er) tijdens deze controlemomenten. In geval van tussentijdse problemen dient u (eerder) een afspraak te maken met uw behandelaar.
Wanneer mag ik weer fietsen?
Gedurende het herstel wordt u begeleid door uw fysiotherapeut. Hij of zij laat u op een hometrainer oefenen om de spieren rondom uw heup weer sterk te maken. Het fietsen op een normale fiets en deelnemen aan het verkeer vereisen een aantal zaken: uw vertrouwen om weer veilig te kunnen deelnemen aan het verkeer en het veilig op en af te kunnen stappen zonder daarbij schade aan u zelf en uw nieuwe heup op te lopen. Mocht u, na overleg met uw fysiotherapeut, aan deze voorwaarden voldoen dan wensen wij u nog vele plezierige fietskilometers.
Hoeveel mag ik na de operatie lopen?
Gedurende het herstel werkt u samen met uw fysiotherapeut een revalidatieprogramma af. Het lopen met en zonder krukken is daarin een belangrijk onderdeel. Voor uw heupprothese kan het geen kwaad veel kilometers te lopen. Het is wel belangrijk deze kilometers rustig op te bouwen. Voor de operatie heeft u vaak vanwege pijn of andere klachten de spieren rondom uw heupgewricht minder kunnen gebruiken. Deze spieren moeten weer langzaam wennen aan het feit dat de pijn weg is en dat u weer wilt lopen.
Vooral de spieren aan de zijkant van uw heup/bil kunnen overbelast raken, waardoor uw revalidatieproces wordt verstoord. Het verschilt per patiënt hoe snel u weer in staat bent om zonder klachten het revalidatieproces tot een goed einde te brengen. Mocht u vragen hebben stel deze dan aan uw begeleidende fysiotherapeut of orthopedisch chirurg.
Ik had voor de operatie weleens last van mijn rug. Dit is na de operatie erger geworden. Verandert dit?
Uw lichaam past zich aan de omstandigheden aan. Na de operatie heeft uw lichaam tijd nodig een nieuw evenwicht of balans te hervinden. De tijd die het lichaam nodig heeft om zich aan de nieuwe situatie aan te passen, is per patiënt verschillend. Andersom is het ook goed mogelijk dat u voor de operatie veel last had van uw rug en dat dit na de operatie een stuk minder is geworden. Dit laatste heeft veelal te maken met het feit dat een heup met artrose vaak niet goed kan strekken. U gaat dan met een licht voorovergebogen rug lopen, waardoor de rug wordt overbelast. Na de operatie is de strekking van de heup meestal beter, zodat de rug minder wordt belast. Mochten de klachten in uw rug na drie tot zes maanden niet verbeteren of erger worden, overleg dan voor een oplossing met uw fysiotherapeut, huisarts of orthopedisch chirurg.
Eigen opmerkingen en/of vragen
Met uw reactie kunnen wij deze brochure verder verbeteren en aan uw wensen aanpassen. Daarom stellen wij uw op/aanmerkingen of suggesties zeer op prijs. Deze kunt u ons melden tijdens een van uw controle afspraken.
Zorghotel
Buurtzorgpension Vlissingen
Joost de Moorstraat 27 (verdieping 4)
4382 HK Vlissingen
Telefoon: 06-22189784
Mail: vlissingen@buurtzorgpension.nl
Buurtzorgpension Zierikzee
Koning Gustaafweg 2
4301 NP Zierikzee
Telefoon: 06-23669598
Mail: zierikzee@buurtzorgpension.nl
Organisaties voor hulpmiddelen en aanpassingen
Medipoint Vlissingen
Badhuisstraat 104
4381 LV Vlissingen
Telefoon: 088 102 01 00
Medipoint Goes
Klein Frankrijk 31
4461 ZN Goes
Telefoon: 088 102 01 00
Contact
Heeft u na het lezen van deze folder nog vragen of ontstaan er na de behandeling onverhoopt problemen waarover u zich zorgen maakt, dan kunt u bellen naar de poli Orthopedie via de receptie van het ziekenhuis via 088 125 00 00 of stuur een e-mail naar poli.orthopedie@adrz.nl.
Wilt u een afspraak maken, annuleren of verzetten? Neem dan contact op via het contactformulier. Deze wordt vaak dezelfde werkdag nog in behandeling genomen. U kunt op werkdagen tussen 8.00 uur en 13.00 uur ook telefonisch contact opnemen met de Afspraakcentrale via 088 125 00 00, kies in het keuzemenu voor optie 1.
Overige contactgegevens
Afdeling orthopedie Vlissingen (VMCK): 088 12 55 60
Afdeling heelkunde Goes (afdeling O): 088 125 46 00
Afspraakcentrale: 088 125 00 00
Afdeling fysiotherapie: 088 125 46 80
